En niños mexicanos la obesidad, talla baja y anemia son problemas que coexisten principalmente en poblaciones rurales que comparten el mismo territorio geográfico, esto les otorga riesgos diferenciados. El objetivo de esta investigación fue determinar la asociación y magnitud del riesgo de indicadores de síndrome metabólico en niños escolares. Se realizó un estudio transversal analítico en una muestra probabilística de 746 escolares (5-13 años) del estado de Hidalgo, México; en quienes se determinó la seguridad alimentaria, el puntaje Z de IMC, T-E y la adiposidad central; se midió la presión arterial y se cuantificó hemoglobina para diagnosticar anemia. Se cuantificó en suero glucosa, triglicéridos, colesterol total, colesterol HDL e insulina; y se calculó el índice HOMA. La prevalencia de síndrome metabólico en los niños sanos fue de 3.4 %, en talla baja de 6.4 %, en sobrepeso de 15.7 % y en obesidad de 38.4 %. En el grupo de niños con anemia se registraron los OR de insulina (0.39, IC=0.18-0.87) y HOMA (0.21, IC=0.05-0.87) más bajos y en niños con obesidad (5.42, IC=3.07-9.54 y 4.12, IC=2.05-8.29) los más altos. Se concluye que en la anemia existe un menor riesgo metabólico y que el sobrepeso y la obesidad se asocian con dislipidemias y alteración en la secreción de insulina.
Palabras clave: Niño, obesidad metabólica benigna, enanismo nutricional, anemia.
Obesity, stunting and anemia are problems that coexist among Mexican children in rural populations that share the same geographical territory; this grants them differentiated risks. The objective of this research was to determine the magnitude of risk and the association of metabolic syndrome indicators among school children. A transversal analytic study was performed for a probabilistic sample of 746 school children from the State of Hidalgo, Mexico, for whom alimentary security, the Z score of BMI, HA and central adiposity were determined; blood pressure was measured and hemoglobin was quantified in order to detect anemia. It was quantified in serum: glucose, triglycerides, total cholesterol, HDL cholesterol and insulin; HOMA index was calculated. The prevalence of metabolic syndrome in children of normal weight and height was of 3.4 %, 6.4 % in short stature, 15.7 % in overweight and 38.4 % in obesity. In the group of children with anemia, the lowest OR insulin were recorded (0.39, IC=0.18-0.87) and HOMA (0.21, IC=0.05-0.87); as for children with obesity these scores were the highest (5.42, IC=3.07-9.54 and 4.12, IC=2.05-8.29). It is concluded that there is a lower metabolic risk in anemia and that overweight and obesity are associated with dyslipidemia and impaired insulin secretion.
Key words: Child; obesity metabolic benign, obesity, nutritional dwarfism, anemia.
https://doi.org/10.37527/2016.66.4.007
Instituto de Ciencias de la Salud-UAEH. Laboratorio de Nutrición Molecular. San Agustín Tlaxiaca, México
La población en México está polarizada en su estado nutricional ya que coexiste la desnutrición con el sobrepeso y obesidad, sobre todo en áreas rurales (1); esta situación se asocia principalmente a las condiciones socioeconómicas de las familias, la incorporación en la dieta de nuevos alimentos con alta densidad energética y bajo costo, así como los cambios en los patrones de actividad física (2).
La prevalencia de talla baja en México ha disminuido sin erradicarse, pero ha incrementado de forma importante la proporción de niños con sobrepeso u obesidad (3), este fenómeno no tiene la misma magnitud en todas las regiones del país; la población que habita en el norte presenta altas prevalencias de obesidad, la cual se asocia a un alto consumo de grasa, azúcar y alimentos procesados; mientras que algunos estados del sur tienen niños con talla baja y enfermedades carenciales como la anemia, esto ubica a estas regiones de México en distintos estadios de transición nutricional, estas diferencias se presentan no sólo entre regiones del país sino que también al interior de las entidades federativas como el estado de Hidalgo (4).
Actualmente la obesidad y las enfermedades metabólicas asociadas son las principales causas de enfermedad y muerte en todo el mundo. La obesidad desde la infancia incrementa el riesgo de enfermedad y muerte prematura en la edad adulta (5) por las alteraciones metabólicas que la acompañan. Incremento en el índice de masa corporal (IMC) durante la infancia eleva el riesgo de presentar síndrome metabólico (SMet) en la adolescencia (6), sin embargo, no todos los obesos presentan SMet ni todos los de peso normal son metabólicamente sanos.
La identificación de alteraciones metabólicas en edades tempranas de la vida es relevante ya que permite predecir riesgo de enfermedad y muerte en la edad adulta. En México, las poblaciones con distintos estados de nutrición desde la enfermedad carencial, desnutrición y hasta la obesidad, tendrían distintos riesgo de desarrollar alguna enfermedad crónica en el corto plazo o en la edad adulta, por esta razón, el objetivo de esta investigación fue determinar la asociación y magnitud del riesgo de síndrome metabólico en niños escolares con anemia, talla baja, peso y talla normal, sobrepeso y obesidad.
Estudio transversal analítico que se realizó en muestras de niños (5-13 años) en edad escolar de primero, tercero y sexto año de primaria, los cuales formaron parte del proyecto Perfil Nutricional de Escolares de Hidalgo (PENUTEH) 2010 (4). Los niños fueron seleccionados de forma aleatoria de las listas de 3251 escuelas primarias generales, particulares, indígenas y centros del Consejo Nacional de Fomento Educativo (CONAFE) del estado de Hidalgo, México en el ciclo escolar 2010-2011. Con esta información se integró una base de datos de 171 199 registros, lo que representaba el 48% del total de los escolares inscritos en el ciclo escolar 2010-2011. A partir de esta base de datos se realizó el muestreo en dos etapas, primero se seleccionaron aleatoriamente las unidades primarias de muestreo, es decir las escuelas primarias y posteriormente los escolares. El cálculo de tamaño de muestra de este estudio, se realizó considerando la prevalencia de anemia en escolares registrada en la Encuesta Nacional de Salud y Nutrición (ENSANUT) para el estado de Hidalgo en 2006, la cual fue de 15.5 %, un error de 5.8 % y una confianza de 95 %; con esto se obtuvieron 143 escuelas para realizar el estudio. En una segunda etapa, se eligieron 4 muestras independientes tomando como universo el total de escolares de cada tipo de centro escolar y considerando la prevalencia de anemia para escolares por nivel socioeconómico según tipo de escuela y condición indígena. Así, la prevalencia para las escuelas de primaria pública, particular, indígena y CONAFE fue de 17.2, 16.6, 20.6 y 19.6 por ciento, respectivamente, considerando un error máximo para cada una de estas prevalencias de 3.3, 7.0, 5.0, y 5.5 %, con un 90 % de confianza, y una tasa de no respuesta del 20 % para hacer frente a posibles pérdidas de información. Se obtuvo un tamaño de muestra independiente para cada tipo de escuela: 439 escolares para primaria pública, 94 para particular, 218 para indígena y 166 para CONAFE, resultando un total de 917 escolares.
El peso (balanza SECA® modelo 813, precisión =100 gramos) y la talla (estadiómetro portátil SECA® modelo 206, precisión = 0.1 cm) de los niños fue evaluada por nutriólogos previamente estandarizados. Con las mediciones de peso y talla se calculó el Z del índice de masas corporal (IMC) y con la edad y sexo se construyó el indicador talla-edad empleando el programa AntrhoPlus. Se definió peso normal con un valor z de IMC entre -1 y +1, sobrepeso entre > +1 y +2 y obesidad con un IMC > +2; se diagnosticó con talla baja a los niños con un valor de ˂ -2 Z para el indicador tallaedad utilizando la referencia de crecimiento de la OMS 2007 (7). Se evaluó la circunferencia de cintura con una cinta métrica no distensible de fijación automática (SECA®, modelo 201), realizando la medición por sobre el reborde de la cresta ilíaca pasando por el ombligo; la obesidad abdominal fue considerada con un valor ≥ 90th percentil de acuerdo con su edad y sexo (NANHES III, Hispanos) (8).
En los sujetos de estudio se tomaron 10 mL de sangre venosa con un ayuno mínimo de 8 horas para medir insulina por técnica de ELISA (Accu-Bind ELISA Microwellas, Monobind Inc ®); mediante técnicas colorimétricas se determinaron las concentraciones séricas de metabolitos como la glucosa (Glicemia enzimática AA, WinerLab®); colesterol total (Colestat enzimático AA, WinerLab®), colesterol HDL (HDL Colesterol FT, WinerLab®) y triglicéridos (TG Color GPO/PAP, WinerLab®).
Se determinó la resistencia insulínica mediante el índice HOMA (homeostasis model assesment) (9), y se estableció que estaba presente si su valor era ≥ 3,2, tomando en consideración que los valores de triglicéridos no superaron los 400 mg/dL. Los puntos de corte para definir alteración de las pruebas bioquímicas fueron: glucosa ≥ 100 mg/dL, triglicéridos con concentraciones ≥ 95th percentil de la National Cholesterol Education Program (NCEP) que considera que para niños de 0-9 años es ≥ 100 mg/dL y de 10-19 años de ≥ 130 mg/dL; colesterol HDL<10th percentil de la NCEP (<40 mg/dL) (10) e insulina ≥ 95 percentil para su edad y sexo (11).
La presión arterial diastólica (PAD) y sistólica (PAS) se midió con un esfigmomanómetro de mercurio con manguito pediátrico utilizando metodología estandarizada. Elevación de la presión arterial fue considerada con un valor ≥ 90th percentil para su edad y sexo (12). El diagnóstico de síndrome metabólico se realizó cuando el niño presentaba alteración en 3 de 5 indicadores: circunferencia de cintura elevada (CC), presión arterial elevada (HTA), bajo colesterol HDL (HDLc), triglicéridos (TG) y glucosa o insulina elevados.
Se evaluó utilizando la metodología empleada por el Consejo Nacional de Evaluación de la Política de Desarrollo Social (CONEVAL) para estimar carencia alimentaria. Dicho método se basa en la experiencia de inseguridad alimentaria en el hogar y adopta parcialmente la Escala Latinoamericana y Caribeña de Seguridad Alimentaria (ELCSA) (13). La inseguridad alimentaria se determinó a partir de la percepción del jefe de familia o responsable de la compra y/o preparación de alimentos en un periodo de 3 meses previos a la evaluación. La ELCSA hace una distinción entre los hogares con población menor a 18 años (15 preguntas) y los hogares sin población menor de 18 años (8 preguntas). A partir de las categorías anteriores se define el grado de inseguridad alimentaria como grave, moderado, leve y con seguridad alimentaria. Con base en lo anterior, se dice que las personas presentan carencia en el acceso a la alimentación si los hogares en los que residen tienen un grado de inseguridad alimentaria moderado o severo. Esta variable se utilizó de forma categórica y sólo con fines descriptivos para este estudio.
Personal entrenado tomó 7 mL de sangre venosa a los niños seleccionados quienes se encontraban en ayuno (8 horas), la sangre fue colectada en tubos con EDTAK2. En sangre total se cuantificó la hemoglobina (Hb) la cual fue determinada por el método de cianometahemoglobina, los valores fueron ajustados por la altitud de la localidad donde habitaban los niños con la siguiente fórmula: [93,3197 (10(0.0000251) (altitud))] (14). Para diagnosticar anemia en los niños de 5-11 años se utilizó un punto de cohorte de ≤ 11,5 g/dL y en los niños de 12-15 años fue de ≤ 12,0 g/dL (15).
Los niños fueron incluidos en el grupo de anemia si tenían Hb baja además de peso y talla normal de acuerdo con el indicador Z de IMC y Z de T-E, respectivamente. El grupo de niños talla baja presentaron un Z de T-E < 2, sin diagnóstico de anemia, sobrepeso u obesidad. Los niños sanos registraron un peso y talla normal y sin diagnóstico de anemia. El grupo de niños con sobrepeso u obesidad fueron clasificados de acuerdo al Z de IMC, no presentaban talla baja ni anemia.
Se describieron las variables con proporciones, promedios y desviaciones estándar por estado de nutrición. Las asociaciones del estado nutricional con indicadores metabólicos se probaron inicialmente mediante pruebas de X2 y la magnitud de asociación por Odds Ratio; para posteriormente utilizar modelos de regresión logística (asumiendo un modelo aditivo) ajustando con las variables edad y el sexo (SPSS, versión 15,0, Chicago, IL, EE.UU.). Para evaluar las diferencias entre grupos para cada uno de los indicadores metabólicos se utilizó una prueba de ANOVA de una vía aplicando después una prueba de Bonferroni o Dunett de acuerdo con las varianza de los datos. La magnitud de la asociación entre los indicadores metabólicos y el puntaje Z de IMC se evaluaron utilizando regresión lineal ajustando por edad y sexo. Las asociaciones se consideraron significativas con un valor de P < 0,05.
El proyecto de investigación fue aprobado por el Comité de ética del Instituto de Ciencias de la Salud de la Universidad Autónoma del Estado de Hidalgo, el cual se rige por principios de la investigación médica en seres humanos (Declaración de Helsinki). En todos los casos se cuenta con una carta de consentimiento informado la cual fue firmada en su momento por el padre o tutor y se tomó en cuenta el asentimiento del niño en la toma de muestra de sangre.
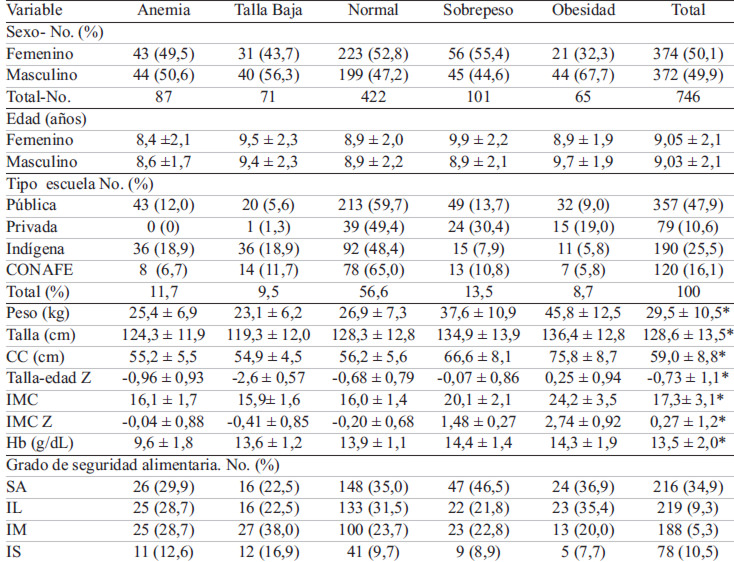
La descripción de los indicadores metabólicos de acuerdo con el estado nutricional de los escolares indicó que el promedio de PAS y PAD y la concentración de colesterol total e insulina era mayor en los niños con sobrepeso y obesidad en comparación al grupo de niños sanos (p <0,001, ANOVA de una vía). Los triglicéridos, CC y HOMA se presentaron elevados en el sobrepeso pero en mayor magnitud con la obesidad (Tabla 2). En la muestra total la proporción de niños con ≥ 3 indicadores metabólicos fue de 8 %, y estas se incrementaron en los niños con sobrepeso (15,7 %) y obesidad (38,4 %). El 20,8 % de los niños sanos presentaron más de 2 ISM, el 27,0 % de los sobrepeso y 23,3 % con obesidad. Figura 1.
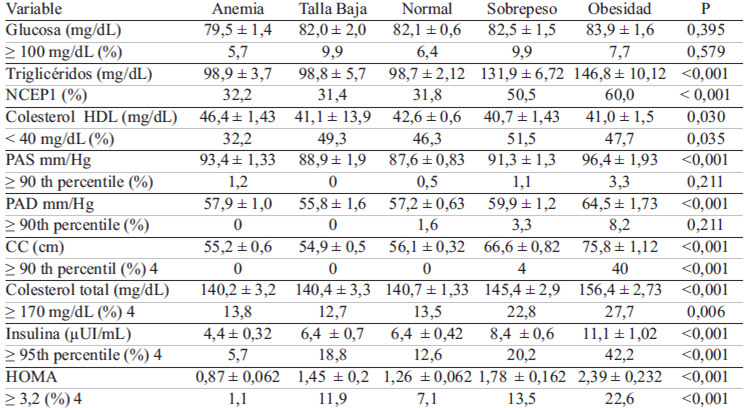
Los análisis de regresión logística mostraron que el estado nutricional modifica el riesgo de todos los indicadores metabólicos. En los niños anémicos se registró una protección para el HDLc (= 0,51; 0,32-0,81 IC 95%) e insulina (= 0,39; 0,18-0,87 IC 95%), los niños con talla baja registraron un menor riesgo en triglicéridos (= 0,28; 0,10-0,79 IC 95%). Para el grupo de niños con sobrepeso 5 de los 8 indicadores metabólicos evaluados mostraron significancia estadística en su OR, pero el de mayor magnitud fue la CC (22,75; 2,5-206,2 IC 95%). En el grupo de niños obesos 6 de los 8 indicadores metabólicos mostraron riesgos superiores a 2,5 Tabla 3.
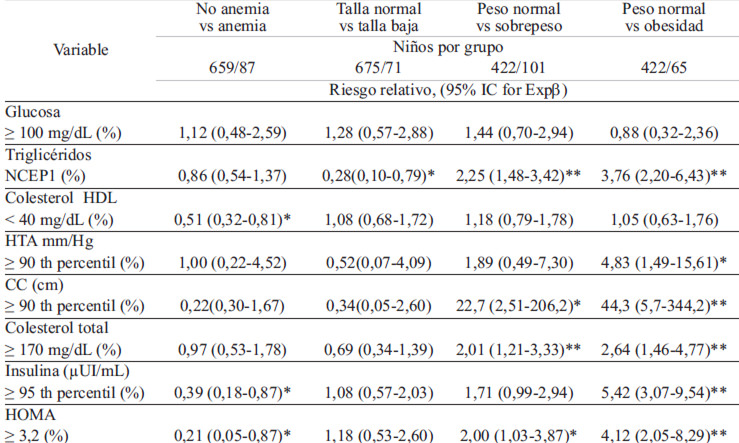
En la evaluación de la magnitud de la asociación entre los indicadores metabólicos y el puntaje Z de IMC se encontró que por cada incremento de 1 puntaje Z de IMC se incrementaba 5,4 cm la CC (IC 95%: 5,14- 5,60), 3,3 mg/dL el colesterol total (IC 95%: 1,62-4,96), 12,4 mg/dL los triglicéridos (IC 95%: 9,33-15,55), 1,3 mm/Hg la presión sistólica (IC 95 %: 0,40-2,22) y diastólica (IC 95%: 0,59-2,10), 1,1 μUI/mL de insulina (IC 95 %: 0,71-1,55) y 0,25 unidades el HOMA (IC 95%: 0,17-0,33), además de disminuir en -0,88 mg/dL las HDLc (IC 95%: -1,69 a -0,56).
Los niños de Hidalguenses en edad escolar se encuentran en un estado de transición nutricional ya que coexisten las enfermedades carenciales como la anemia y talla baja con el sobrepeso y la obesidad, la presencia de enfermedades nutricionales por exceso y déficit es ocasionada principalmente por una desigualdad en el acceso y consumo de alimentos (1); en México la desigualdad social y económica favorecen la pobreza, la cual es una constante desde la década de los 80´s. En contraparte, los cambios en los estilos de vida y el consumo de alimentos procesados, grasas y aceites así como el desplazamiento de las dietas tradicionales han favorecido el desarrollo de las enfermedades por exceso como la obesidad y la diabetes tipo 2 (6) las cuales se están presentando en etapas tempranas de la vida.
Se observó una relación entre la inseguridad alimentaria (IA) y las frecuencias de anemia y talla baja así como en sobrepeso u obesidad con mayores proporciones de seguridad alimentaria (SA), aunque existe IA en los hogares de niños con obesidad y con sobrepeso, esta es menor a la que se observa en los hogares de los niños que presentaron anemia o talla baja, estos hallazgos concuerdan con datos publicados para la población mexicana (16). Estos resultados indican que en los hogares de los niños con exceso de peso así como en los que presentan anemia y talla baja existe tanto SA como IA con diferencias en las proporciones, lo que puede estar relacionado con diferencias en el acceso y consumo de alimentos al interior de las familias.
La coexistencia de anemia, talla baja, sobrepeso u obesidad en una misma población puede determinar riesgos diferenciados de enfermedad a corto y largo plazo. En la población de estudio la prevalencia de desórdenes metabólicos fue alta, principalmente para TG y HDLc, estos resultados concuerdan con lo publicado en niños chilenos (17). El análisis de asociación logística por estado nutricional indica que los niños anémicos y de talla baja en comparación con el los niños sanos no tienen riesgos metabólicos, incluso se observa una protección para parámetros como HDLc (0,51) e insulina (0,39) en anemia y triglicéridos (0,28) en talla baja (Tabla 3). La protección observada en los niños anémicos puede estar relacionada al efecto protector de las bajas reservas de hierro; se ha propuesto que el hierro puede modular la secreción de insulina de las células (18), lo que podría explicar los cambios observados en la concentración de insulina e índice HOMA en los niños anémicos. Un estudio en cerdos informó de una mayor concentración de HDLc en deficiencia de hierro (19) sin embargo, el mecanismo no es claro.
EL 86,8 % de los niños con anemia presentaban entre 0-1 ISM, cifra mayor a la que se registró en los niños sanos o con talla baja, estos datos indican que la anemia predice un mejor estado metabólico posiblemente explicado por las deficiencias múltiples de nutrimentos y una menor ingesta de energía (20). En talla baja se identificó que un 6,4 % de los niños tenían ≥ 3 ISM, esta proporción es mayor a la de los niños con sanos (3,4 %), por lo que la talla baja se relacionó con una mayor alteración en indicadores metabólicos desde etapas tempranas de la vida; esto se puede explicar por los cambios epigenéticos en el metabolismo de lípidos y glucosa que permiten la adaptación al déficit de energía pero que tienen efectos en el desarrollo de enfermedades (21). Por lo tanto, los niños con talla baja en México deberían ser considerados también como un grupo de riesgo para enfermedades metabólicas.
En contraparte, los niños con sobrepeso y obesidad presentaron las OR más altas para TG, HTA, CC, CT, insulina y HOMA pero no para HDLc indicador que en los niños parece afectarse principalmente por el origen étnico (22). El grado de adiposidad incrementa el riesgo de presentar alteraciones en indicadores metabólicos; para algunos niños con exceso de peso estas enfermedades se desarrollan antes (23) debido a las alteraciones metabólicas asociadas. En el grupo de niños obesos estudiados, el 38 % presentaban síndrome metabólico, cifra cercana a lo reportado para niños con obesidad moderada ( 30 %) (24); es relevante resaltar también que el 38,3 % de estos tenía entre 0-1 ISM, lo que sugiere que existen obesos metabólicamente sanos según los indicadores metabólicos clásicos, sin embargo, el riesgo asociado a la obesidad persiste (25).
En los niños con sobrepeso y obesidad se presentan los OR más altos para indicadores metabólicos como HTA, insulina y HOMA, lo cual está asociado a su IMC. La anemia resultó ser un factor de protección para insulina, HOMA y HDLc. Los indicadores de síndrome metabólico se detectan en niños de peso normal así como en los de talla baja, lo que indica que existen riesgos no asociados al peso corporal. Los efectos y costos de la obesidad y sobrepeso infantil en la edad adulta no son concluyentes, debido a que la epidemia de obesidad infantil es reciente; sin embargo, dimensionar los riesgos en una población en transición nutricional proporciona elementos para tomar decisiones focalizadas y no asumir una postura global para todos los niños escolares mexicanos.
Este estudio fue financiado por el Consejo Nacional de Ciencia y Tecnología (CONACyT), de la Convocatoria Proyectos de Desarrollo Científico Para Atender Problemas Nacionales 2013-01, Número 216092.
Recibido: 08-06-2016
Aceptado: 24-08-2016