Los centros de recuperación nutricional (CRN) fueron creados por el Dr. José María Bengoa en Venezuela. En el presente estudio se realizó una revisión sistemática cualitativa, de 1984 al 2011, que permitió analizar las modalidades de funcionamiento de los diferentes CRN en el mundo, mediante indicadores de: criterios de admisión, parámetros utilizados en estos centros, así como las modalidades de tratamiento, tiempo de estancia y criterios de alta. Se encontraron diecisiete artículos que describen algunos o todos estos indicadores. El uso de los CRN se encontró en cuatro países de África (Etiopía, Kenia, Malawi y Nigeria), cuatro de América (Bolivia, Brasil, Chile y Nicaragua) y dos en Asia (India y Nepal). Los resultados reflejan la importancia de los CRN en el tratamiento de la desnutrición, sobre todo si se acompaña con la educación de las madres sobre la alimentación, prácticas higiénicas, etc., para un mejor cuidado en el hogar. Nuevas evidencias en el tratamiento de la desnutrición han motivado la evolución de los centros, pero aún así, sus limitaciones persisten. No obstante, las ventajas de su uso son excepcionales. Se propone, de acuerdo con los diferentes tipos de centros, y en base a las deficiencias o limitaciones observadas en su conceptualización y designación, redefinir las NRC bajo el concepto de Centros Globales de Nutrición (GloNuCen) basados en la comunidad y la personalización nutricional, los cuales podrían ser centros fijos en el caso de hospitales y servicios ambulatorios, e instalaciones móviles para situaciones de emergencia que, si duran con el tiempo, puedan convertirse en centros fijos. ALAN, 2019; 69(3): 182-199.
Palabras clave: Centros de recuperación nutricional, desnutrición aguda, desnutrición infantil, educación materno-infantil, salud pública.
The Nutritional Recovery Centers (NRC) were created by Dr. Jose María Bengoa in Venezuela. In the present study a qualitative systematic review was carried out, from 1984 to 2011, allowing us to analyze the operating modalities of the different CRNs in the world, by means of indicators of: admission criteria, parameters used in these centers, as well as their treatment modalities, time of stay and discharge criteria. Seventeen articles have been found that describe some or all of these indicators. The use of NRCs was found in four African countries (Ethiopia, Kenya, Malawi and Nigeria), four in America (Bolivia, Brazil, Chile and Nicaragua) and two in Asia (India and Nepal). The results reflect the importance of NRC in the treatment of malnutrition, especially if it is reinforced with mothers' education about food, hygiene practices, etc., for better home care. New evidence in the treatment of malnutrition has motivated the evolution of the centers, but still, their limitations persist. Nonetheless, the advantages of their use are exceptional. It is proposed, according to the different types of centers, and based on the deficiencies or limitations observed in their conceptualization and designation, to redefine the NRCs under the concept of Global Nutrition Centers (GloNuCen) based on the community and nutritional customization, which could be fixed centers in the case of hospitals and outpatient services, and mobile facilities for emergency situations that, if they last over time, could turn into fixed centers. ALAN, 2019; 69(3): 182-199.
Key words: Nutritional Rehabilitation Centers, Wasting; Childhood undernutrition; Maternal and child education, Public Health.
https://doi.org/10.37527/2019.69.3.007
Autor para la correspondencia: Jose Miguel Soriano del Castillo, email: [email protected]
El estado nutricional y los hábitos alimentarios han sido influenciados por factores geográficos, socio-económicos e históricos. A principios del S. XX la situación nutricional se caracterizaba por una serie de patologías predominantes tales como la pelagra, el raquitismo, el escorbuto y el beriberi, cuya naturaleza se desconocía, insinuándose que podían ser por procesos infecciosos o por déficit alimentario. Las enfermedades carenciales se habían descrito con anterioridad, pero el interés por ellas siguió con el estudio de los signos clínicos característicos de éstas en detrimento de las formas de desnutrición crónica que ya se observaban por entonces (1,2). La Dra. Williams describió en 1935 un nuevo síndrome, el Kwashiorkor, que significa en la lengua local de Ghana: “la enfermedad del primer hijo cuando nace el segundo”. Éste se debe a un déficit de proteínas en la alimentación, es una forma de desnutrición (3), mientras que se podía presentar marasmo debido a un déficit calórico en la alimentación (1,2). A partir de 1970 aumentó la preocupación por la desnutrición crónica, los micronutrientes y las enfermedades de carácter crónico degenerativo. La malnutrición aguda produce, típicamente, emaciación reflejado por bajo peso con respecto a la talla, mientras que la malnutrición crónica produce retraso en el crecimiento, observado por una baja talla con respecto a su edad y causada por una disminución de la actividad física y del ritmo de crecimiento, como resultado de un proceso adaptativo del organismo con la finalidad de disminuir los requerimientos nutricionales (2).
Entre las iniciativas desarrolladas a lo largo del siglo XX para hacer frente a la desnutrición, destacó la puesta en marcha de los centros de recuperación nutricional, impulsado por el médico español José María Bengoa, quien en 1938 estuvo exiliado en Venezuela, concretamente en la localidad de Sanare del Estado Lara y donde fue contratado para dar cobertura médica sanitaria a la población de esa región. Llevaba a cabo su actividad en el dispensario y realizaba visitas domiciliarias para tratar a aquellos pacientes que no podían desplazarse hasta el mismo. Es en Sanare, dónde nace el primer Centro de Recuperación Nutricional (CRN) (4-6). Los CRN fueron reconocidos como una de las herramientas de Salud Pública más efectivas frente a la desnutrición en la Latinoamérica de mediados de los años 60, dónde funcionaban en al menos 10 países. Los CRN tienen la misión de luchar contra los problemas nutricionales (7,8). El modelo fue extendiéndose posteriormente por todo el mundo (Argelia, Ghana, India, Ruanda, Filipinas, Senegal, Tanzania, Sudan, etc.). De hecho, cuando el Dr. Bengoa ocupa el cargo en la Organización Mundial de la Salud (OMS) es donde el modelo de los CRN se afianza en todo el mundo (4,9). El objetivo de este trabajo es una revisión sistemática cualitativa, entre 1960 y 2011 de los CRN.
Se han realizado la búsqueda de los artículos en repositorios o bases de datos electrónicas como Pubmed, plataforma Web of Science (WOS), Scopus, en webs oficiales de organismos internacionales, como la Organización de las Naciones Unidas para la Alimentación y la Agricultura (FAO), la Organización Mundial de la Salud (OMS/WHO), o la Organización Panamericana de Salud (OPS), y en la web de la Fundación Bengoa (Anales Venezolanos de Nutrición). Las palabras clave seleccionadas han sido: centro de recuperación nutricional, centro de rehabilitación nutricional, centros de rehabilitación y educación nutricional mientras que en inglés son las siguientes: nutritional rehabilitation center, nutritional recovery center, ambulatory therapeutic feeding center, community based outpatient therapeutic program, therapeutic feeding programmes, mothercraft. La búsqueda se llevó a cabo por los autores de la investigación, mediante la selección, lectura y síntesis de la información en los artículos con contenido de mayor relevancia, especificidad y evidencia científicas. Para la presente revisión, en total, se seleccionaron 17 artículos correspondientes a tres continentes; África (Etiopía, Kenia, Malawi y Nigeria), América (Bolivia, Brasil, Chile y Nicaragua) y Asia (India, Nepal). Se realizó la lectura crítica para la selección de los artículos, se consideraron de interés aquellos criterios que reflejaran la trayectoria de tratamiento en un CRN desde la admisión hasta el alta de los mismos.
En las Tablas 1-3 se muestra la distribución en África, América y Asia de los 17 estudios seleccionados para esta revisión conforme a los criterios establecidos para la evaluación del funcionamiento de los CRN: admisión, parámetros medidos al ingreso, tratamiento recibido, duración de la estancia y criterios para el alta.
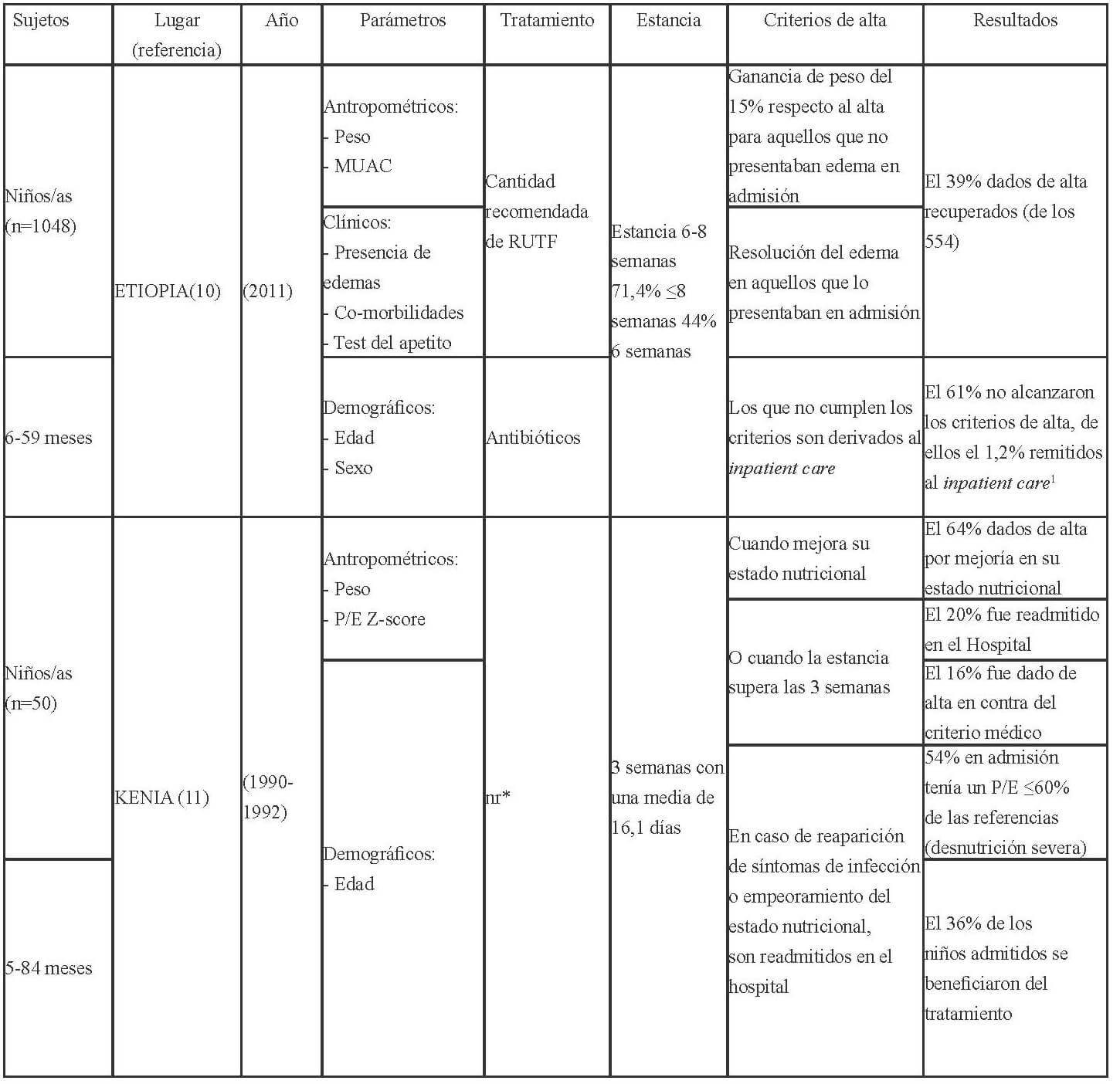
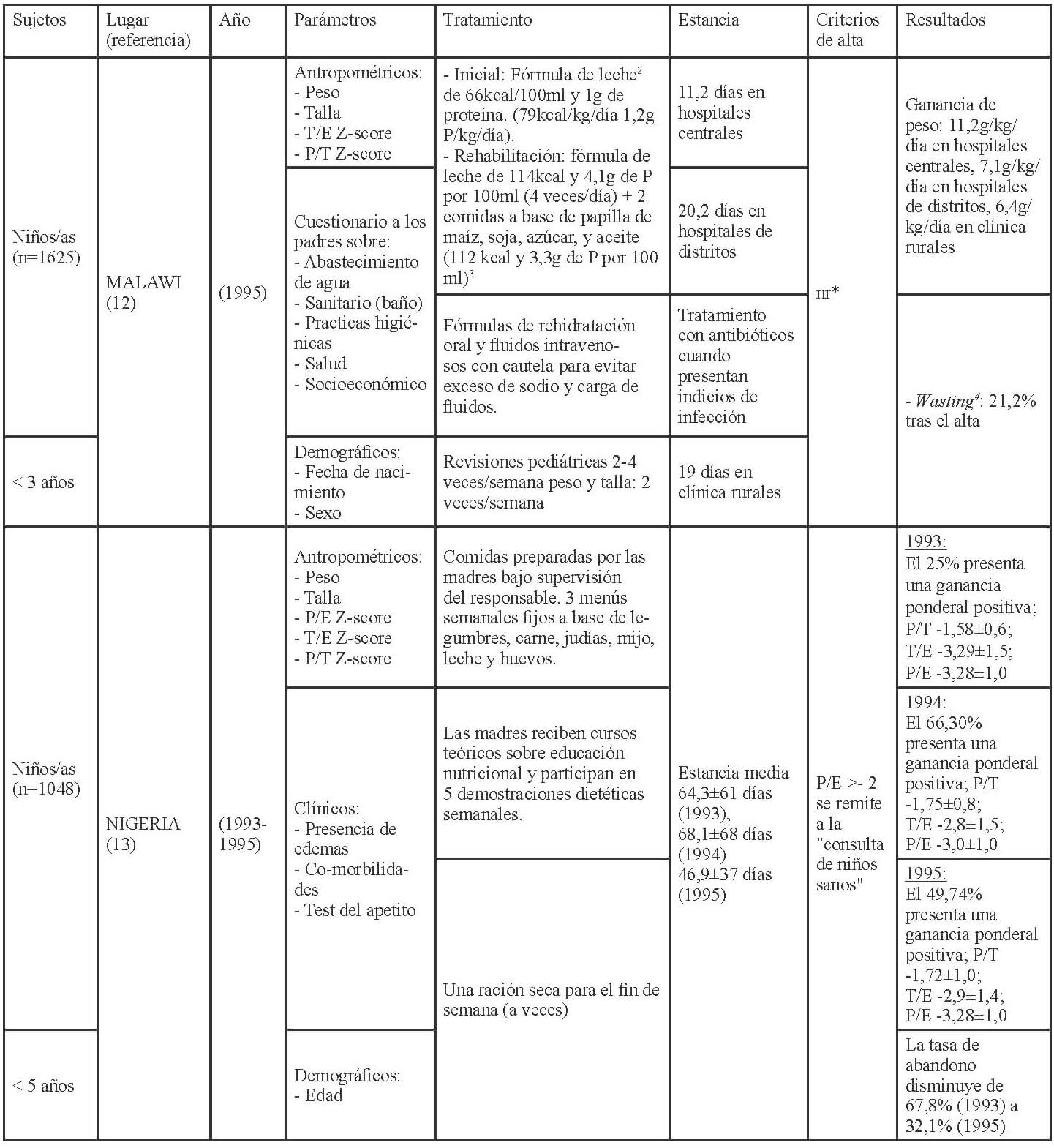
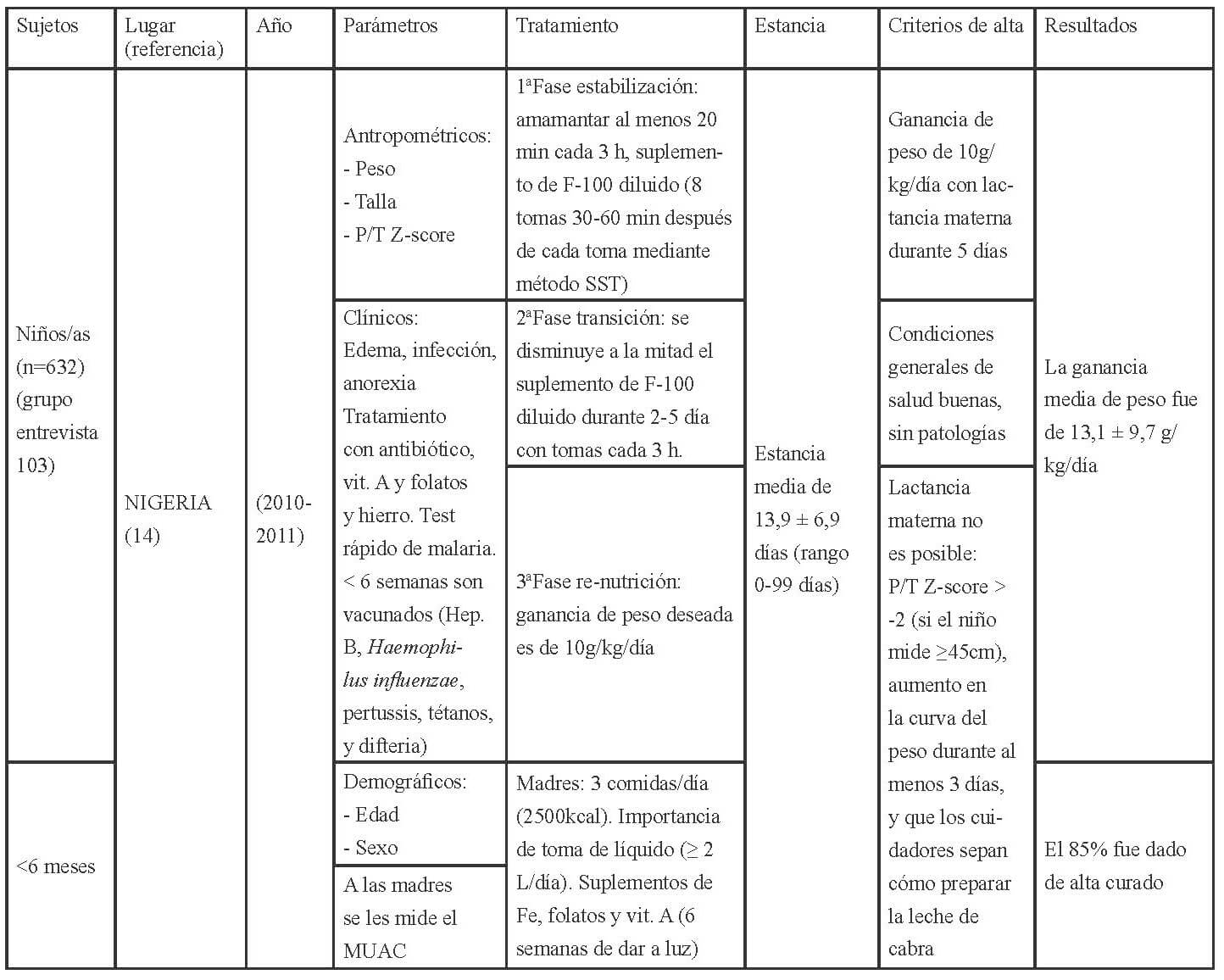
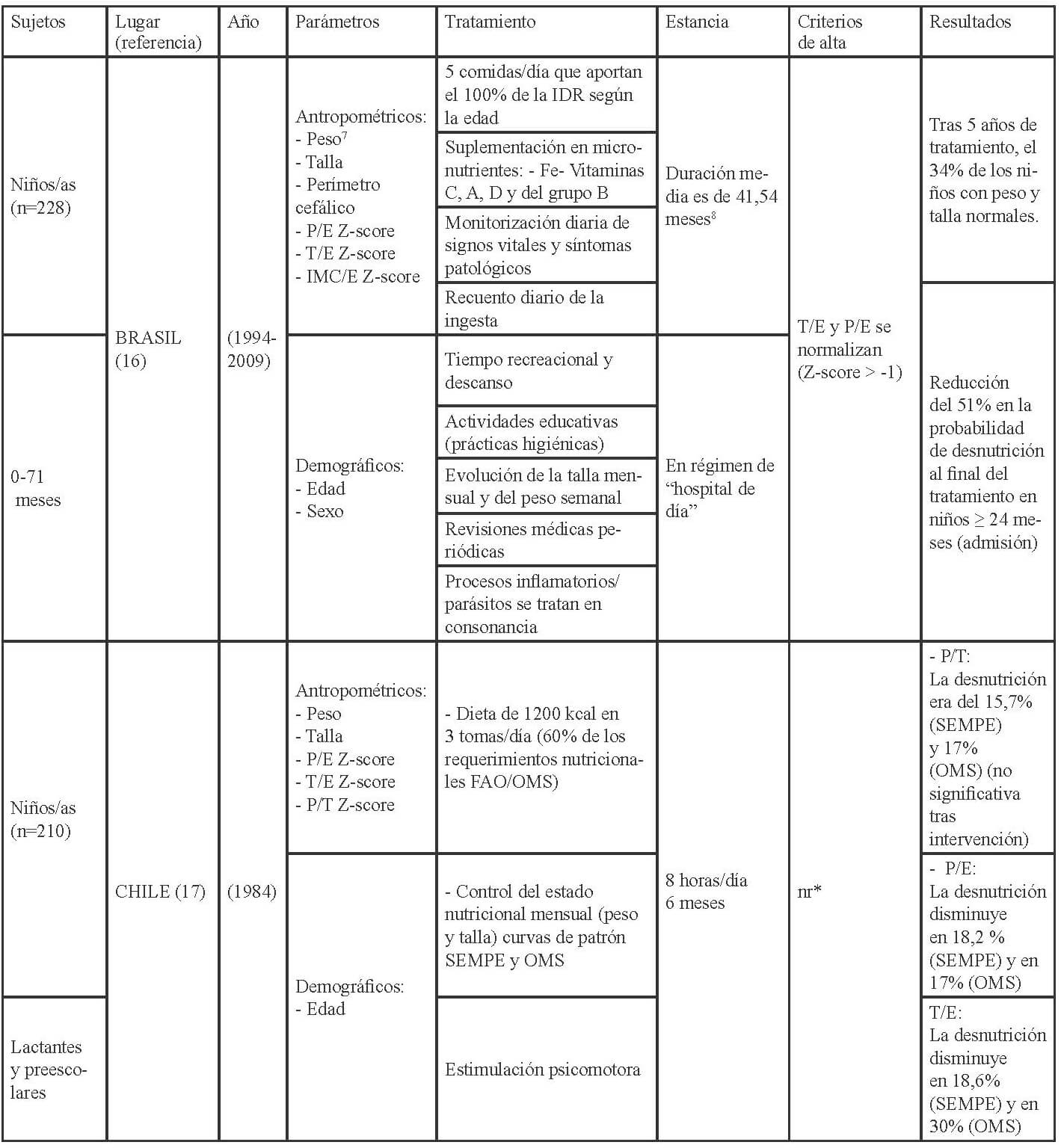
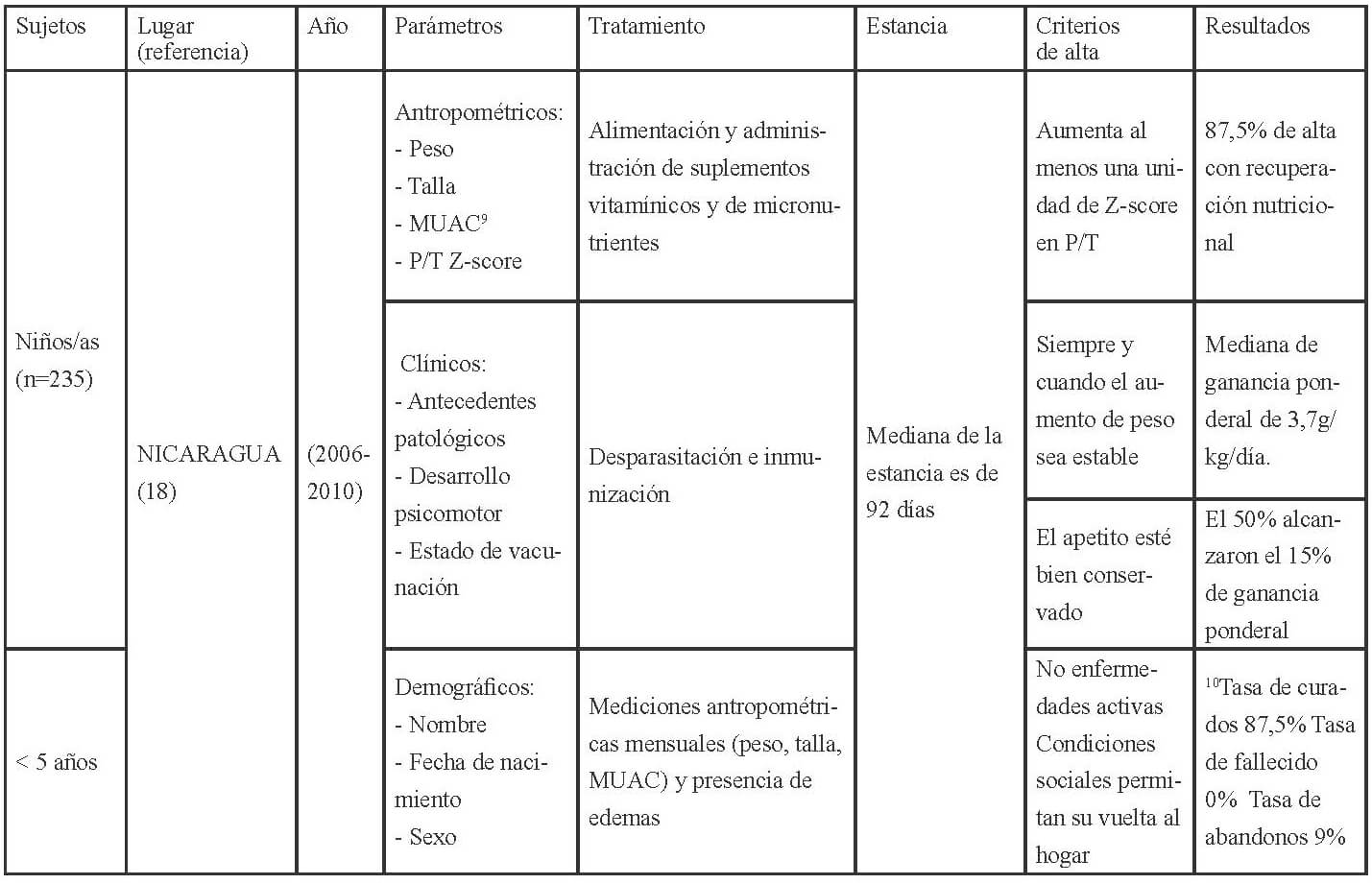
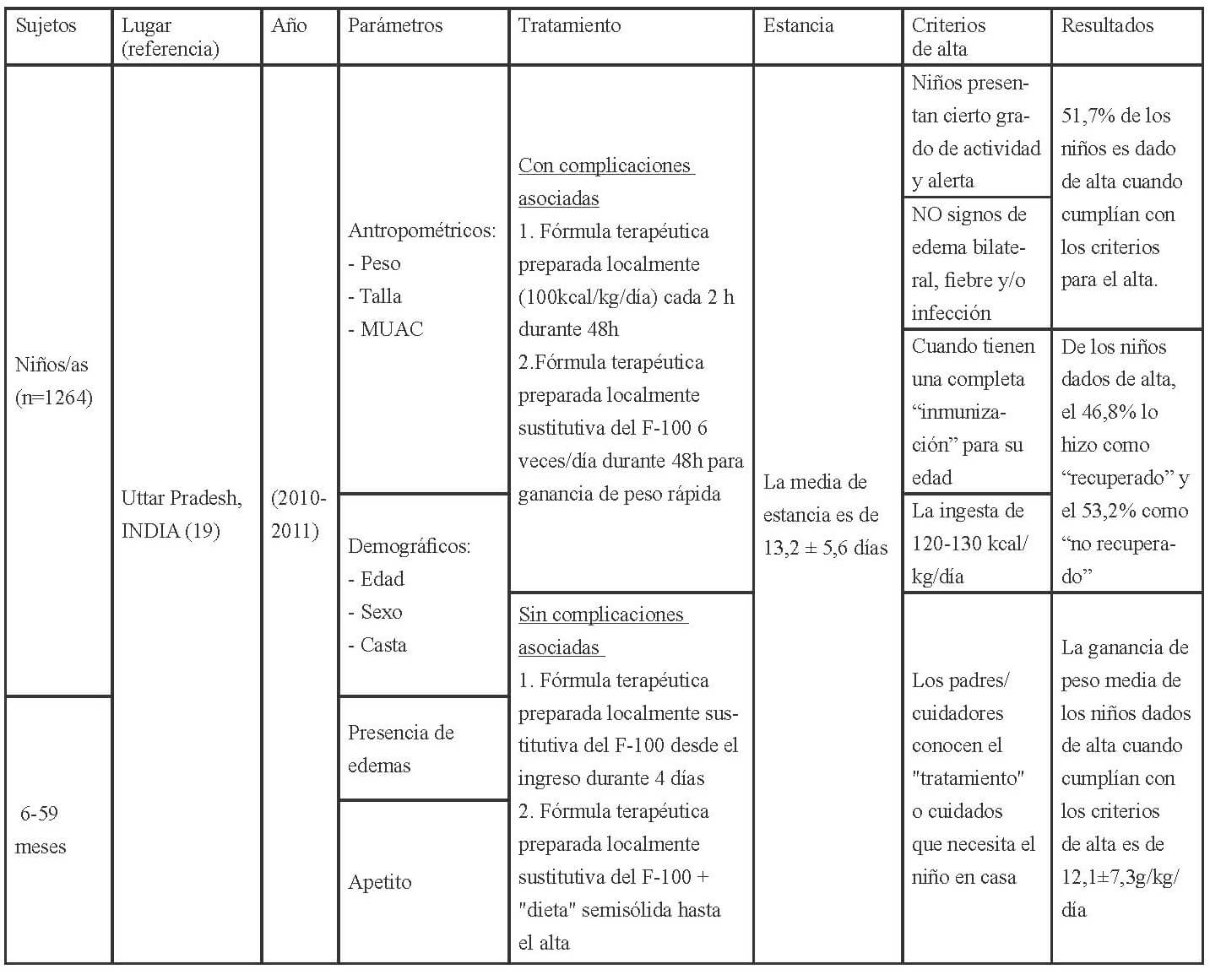
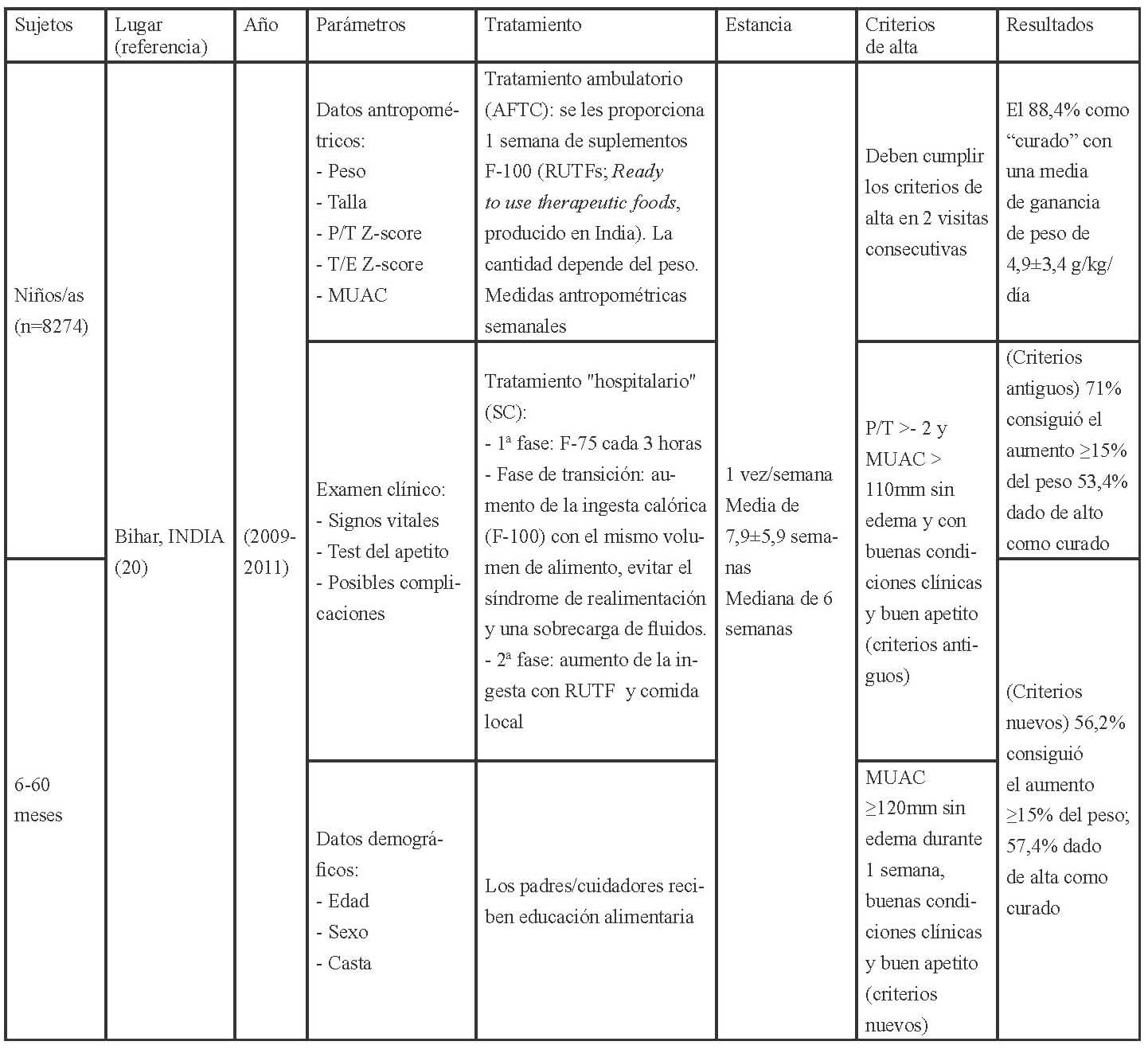
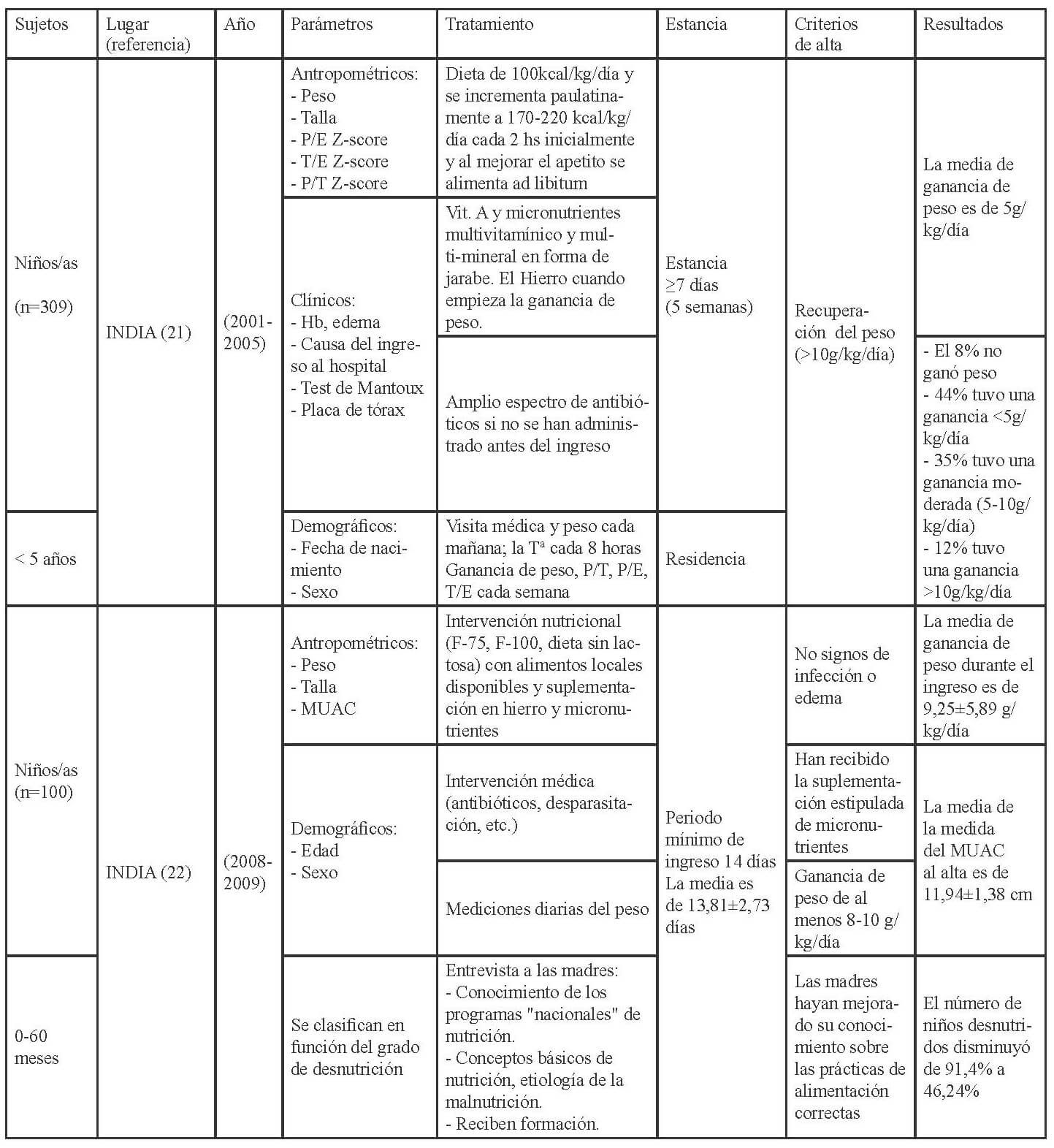
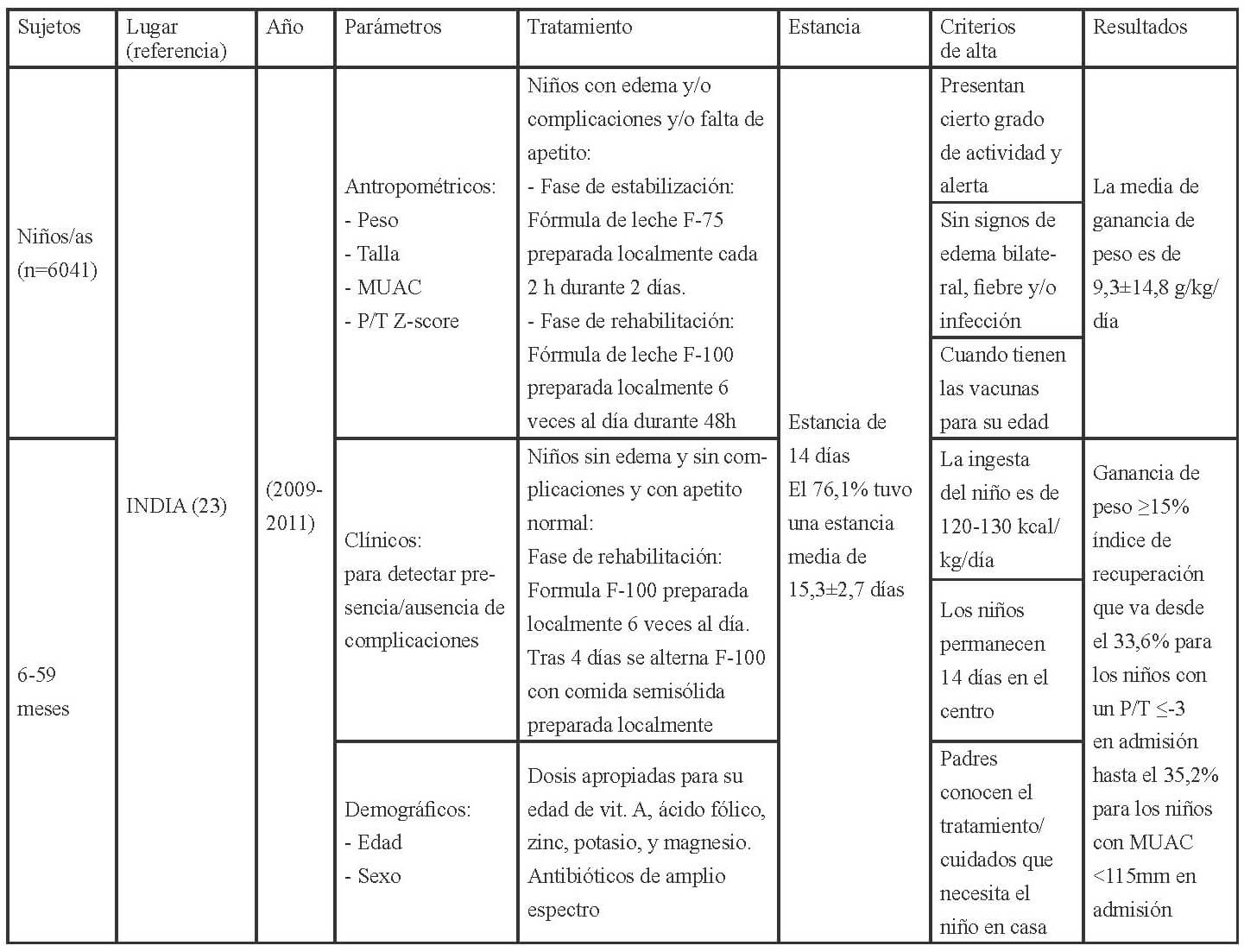
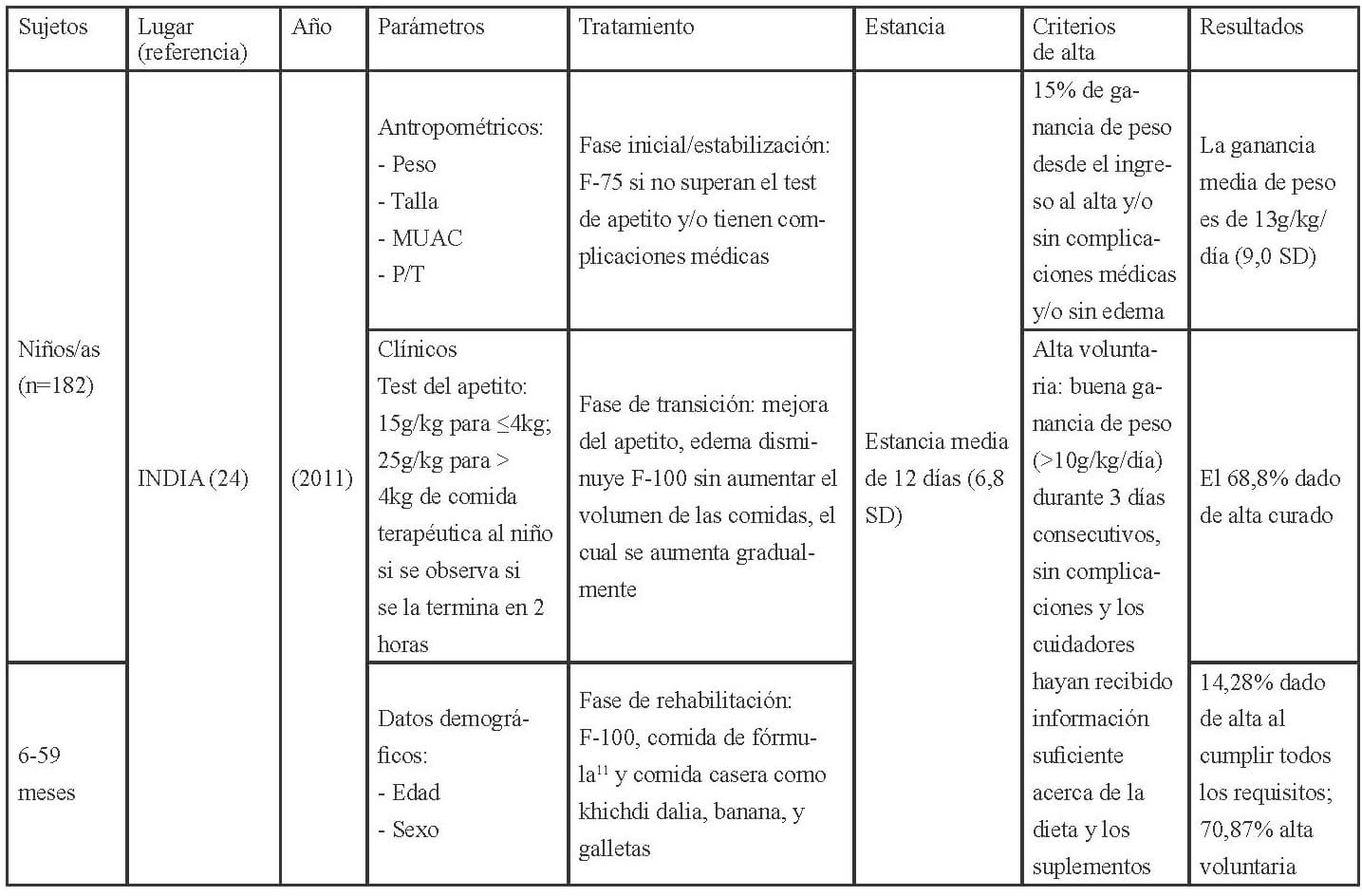
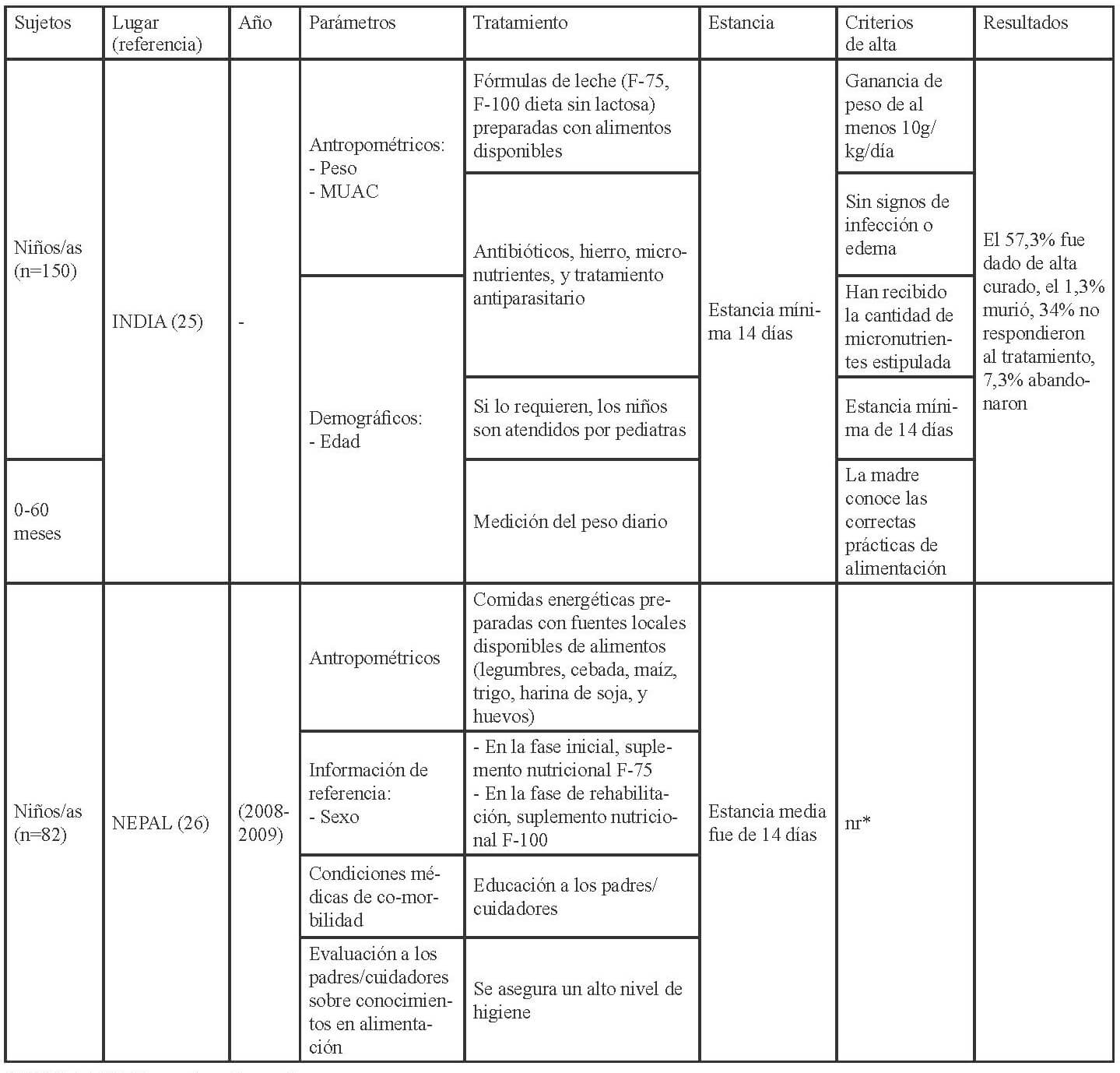
Los parámetros de ingreso en los CRNs, se establecen mediante, la recomendación de la OMS (27), que indica completar la historia clínica con información sobre el régimen de alimentación habitual; antecedentes de lactancia materna; ingesta de los últimos días; depresión ocular reciente; duración, frecuencia y aspecto de los vómitos o diarrea; tiempo transcurrido desde la última micción; contacto con personas con sarampión o tuberculosis; fallecimiento de hermanos; peso al nacer; logros destacados como ponerse de pie o sentarse; e inmunizaciones. Así como también, la exploración física con peso y talla o longitud; edema; hepatomegalia o dolor a la palpitación de la zona, ictericia; distensión abdominal, ruidos intestinales; palidez; signos de colapso circulatorio como manos y pies fríos, disminución de la conciencia, pulso radial débil; temperatura (fiebre o hipotermia); sed; lesiones oculares; signos de infección en oídos, garganta y boca; signos cutáneos; frecuencia respiratoria y cardíaca; y aspecto de las heces.
En cuanto a las pruebas de laboratorio, éstas sirven para diagnosticar problemas específicos, pero no para evaluar el tratamiento o el estado del niño ya que la malnutrición puede alterar la interpretación del resultado de estas. La OMS (27), respecto a los criterios para diagnosticar la desnutrición recomienda a nivel comunitario la medida del MUAC y la presencia de edema bilateral, así aquellos niños entre 6-59 meses, con un MUAC <115mm o presencia de cualquier grado de edema bilateral se deben de remitir a los centros para el tratamiento de la desnutrición. A nivel de asistencia sanitaria (hospitalaria o ambulatoria) además del MUAC y la presencia de edema, debe evaluarse el estado nutricional de los niños mediante el índice P/T z-score, por lo que los niños con un MUAC < 115mm o P/T z-score <-3 o presencia de edema debe ser admitido de inmediato en un programa para el tratamiento de la desnutrición aguda.
Además establece los criterios para diferenciar los pacientes que deben ser tratados de modo ambulatorio y aquellos que requieren de una “hospitalización”; aquellos niños que clínicamente estén bien, superen el test del apetito y presenten un cierto grado de actividad y alerta deben ser tratados como pacientes ambulatorios, mientras que aquellos que presenten complicaciones asociadas, edema severo o no superen el test del apetito o por la presencia de uno o más signos de Integrated Management of Childhood Illness (IMCI) requerirán de un ingreso. También requerirán del ingreso, los niños con edema bilateral leve, o moderado, pero con complicaciones asociadas y falta de apetito, y aquellos con edema bilateral severo, aunque no tengan complicaciones asociadas y el apetito sea bueno. La transferencia de los niños hacia la atención ambulatoria debe basarse en las condiciones clínicas (complicaciones médicas resueltas incluyendo el edema, buen apetito, clínicamente bien y cierto grado de actividad y alerta) y no en base al resultado de determinadas medidas antropométricas (27).
Una vez admitidos al CRN debería realizarse una evaluación a partir de la cual se determine el tratamiento que requieren. Los criterios actuales para dar el alta son que el P/T ≥-2 y no tengan edema durante al menos 2 semanas, o bien un MUAC ≥125mm y sin edema durante al menos 2 semanas. Los indicadores antropométricos utilizados para confirmar la desnutrición deberían utilizarse para verificar si se ha alcanzado la recuperación nutricional.
Los niños admitidos con edema deberían ser dados de alta mediante el indicador antropométrico utilizado en dicho centro (MUAC, P/T). El porcentaje de ganancia de peso no debería emplearse como criterio para el alta. Los criterios anteriores a éstos eran P/T >-1 (90%) de la mediana de los valores de referencia del NCHS/OMS, la ingesta de una cantidad suficiente de alimentos que la madre pudiese preparar en casa, la ganancia de peso con un ritmo normal o mayor, el tratamiento de las carencias de vitaminas y minerales, infecciones y otras enfermedades, y que se hubiese iniciado un programa de inmunización completo, y por lo que respecta a la madre o cuidadores que éstos quisieran y desearan cuidar del niño, saber cómo preparar las comidas y alimentar al niño, cómo jugar con él, como tratar en casa la diarrea, fiebre e infecciones respiratorias agudas, y como reconocer los síntomas que le indiquen que requiere de una consulta médica (28).
Otro aspecto importante que considerar es la selección/diagnóstico de los niños. Este proceso no puede reducirse únicamente a admitir niños desnutridos remitidos por hospitales o centros ambulatorios, sino que debe ser un proceso activo. Para ello una herramienta útil puede ser el “censo ponderal” que facilita la búsqueda de niños con desnutrición. Además, debe ser selectivo, orientado hacia la familia como ente de trabajo, ya que en una familia en la que haya un niño con desnutrición se considera una familia vulnerable en el sentido de que pueden aparecer otros casos de desnutrición (2,4).
La educación de las madres, como se ha dicho anteriormente, es uno de los propósitos de los CRN y se lleva a cabo durante el proceso de recuperación, lo que hace que ésta sea tanto la finalidad como el medio, siendo de vital importancia la participación de madres e hijos, de forma activa y regular en las actividades que se llevan a cabo en los centros (2,4). La madre debe aprender cómo utilizar los recursos de los que disponen para mejorar su calidad de vida tras el alta del centro, mediante la formación en prácticas higiénicas adecuadas, alimentación del niño en las diferentes etapas de crecimiento, estimulación emocional, física, psicomotora, psicológica, etc. de los niños para favorecer un crecimiento y desarrollo normales, de ahí que su participación durante la recuperación en el centro sea primordial.
La mejoría que supone la educación a las madres debe de observarse en: el crecimiento de los niños tras el alta, el desarrollo y crecimiento de futuros niños en la familia, una reducción de los índices de mortalidad relacionados con la desnutrición y un menor número de ingresos en las unidades pediátricas de los hospitales (28). Para el correcto funcionamiento de los centros, el número de niños admitidos en los centros debería oscilar entre 30-35 niños (2,4). Los CRN relacionan la recuperación y la ulterior rehabilitación del niño a la prevención secundaria de los emaciados y la prevención primaria de los otros niños de las mujeres formadas, y desempeñan un determinado grado de promoción de la salud (6).
La idea inicial de Bengoa sobre los CRN era la de un centro diurno (seminternado) dónde se admitían niños con desnutrición, en los que se buscaba, por un lado, la recuperación nutricional de los mismos mediante una dieta basada en alimentos exclusivamente locales y, por otro lado, que las madres intervinieran en el proceso mediante la preparación de las comidas, el cuidado y la alimentación de sus hijos, todo ello con el menor coste económico posible (4,6). En la actualidad los CRN son centros que disponen de instalaciones para atender a los niños que padecen desnutrición, en régimen interno o de centro de día, y además se proporciona educación nutricional a las madres mediante la recuperación de sus hijos (28).
En los Centros de Recuperación Nutricional Ambulatoria (centro de día) se tratan casos de desnutrición severa o moderada, pero sin complicaciones, mientras que en los Centros de Recuperación Nutricional Intensivos se tratan los casos más graves de desnutrición con complicaciones médicas debido al elevado riesgo de mortalidad y que por tanto requieren de un ingreso (28).
Por ello, tras el análisis de los diferentes tipologías de centros y con base en las carencias o limitaciones observadas en su conceptualización y denominación, se propone la redefinición de éste tipo de centros bajo el concepto de Centros Globales de Nutrición (CenGloNu) basados en la comunidad y en la personalización nutricional, que pueden ser centros fijos cuando se trate de hospitales y ambulatorios, y móviles para situaciones de emergencia que si perduran en el tiempo pueden convertirse a su vez en centros fijos.
En la recuperación nutricional de los niños se deben abordar todos los factores que intervienen en el proceso de desnutrición y posterior recuperación desde los diferentes ámbitos de actuación mediante un equipo multidisciplinar para asegurar un correcto crecimiento y desarrollo. Interviniendo a su vez en el núcleo familiar para proporcionar a los padres o cuidadores de dichos niños formación sobre cómo utilizar los recursos disponibles a los que tienen acceso para mejorar la calidad de vida y favorecer el desarrollo y crecimiento adecuado de los niños, mediante una participación activa en las actividades del centro durante la estancia de los niños en el mismo.
Los Centros de Recuperación Nutricional son una herramienta útil en la lucha contra la desnutrición infantil en todos los países, pero especialmente en aquellos en vías de desarrollo. La base del tratamiento de la desnutrición aguda grave es común para todos los niños independientemente de su procedencia, a nivel médico y farmacológico, pero el tratamiento nutricional, sobre todo cuando la lactancia deja de ser la fuente de alimentación única de los niños, debe adaptarse en función de la disponibilidad de alimentos que proporciona un país o una región en particular atendiendo también a las costumbres, tradiciones, a la cultura, etc. de los mismos, para facilitar una mejor alimentación una vez dados de alta del centro.
La educación de las madres es fundamental para la rehabilitación de los niños, y debe basarse en aprender cómo utilizar los recursos de los que disponen para mejorar su calidad de vida tras el alta del centro, mediante la formación en prácticas higiénicas adecuadas, alimentación del niño en las diferentes etapas de crecimiento, estimulación emocional, física, psicomotora, psicológica, etc., de los niños para favorecer un crecimiento y desarrollo normales. Debido al carácter multifactorial de la desnutrición el equipo de los CRN debe ser multidisciplinar, en el que además de nutricionistas, médicos (pediatras) y enfermeros se incluyan psicólogos, educadores, animadores, etc. Futuras investigaciones para adaptar el nuevo concepto de CenGloNu basados en la comunidad y en la personalización nutricional, propuesto en esta revisión, serían necesarios para aumentar la eficacia en el tratamiento nutricional.
María Espert Boronat: https://orcid.org/0000-0001-8832-1594
Josep Bernabeu Mestre: https://orcid.org/0000-0002-5386-0173
José Miguel Soriano del Castillo: https://orcid.org/0000-0003-2846-1311
Recibido: 07/05/2019
Aceptado: 03/09/2019