Introducción
En México persisten desigualdades socioeconómicas, con una gran proporción de la población viviendo en condiciones de pobreza y marginación, situación que afecta particularmente a las comunidades indígenas. Estás condiciones estructurales, relacionados y dependientes de los determinantes sociales de la salud (DSS) se reflejan en un acceso limitado a servicios de salud adecuados y en una mayor vulnerabilidad a enfermedades prevenibles (1-5).
Los derechos de los pueblos indígenas en América Latina enfrentan desafíos críticos para su consolidación, derivados de las persistentes brechas socioeconómicas. El ámbito de la salud es uno de los aspectos más evidente de estas desigualdades. Esta población presenta una mayor vulnerabilidad no sólo ante enfermedades infecciosas, sino también frente a otros determinantes de riesgo asociadas a diferentes dinámicas de pobreza, exclusión, violencia, acceso precario a servicios básicos (6).
En 2020, la población indígena en México se estimó en 23.2 millones de personas (19% de la población). En el mismo año, el 13.2% de esta población reportó falta de atención médica (7), mientras que 1 de 4 personas (22.7%) de los habitantes de hogares indígenas carecía de afiliación a servicios de salud (8).
Estas disparidades han sido reconocidas por la Asamblea General de las Naciones Unidas (2012), vinculándolas a factores históricos, económicos y sociales. En consecuencia, la Organización Mundial de la Salud (OMS) y la Organización Panamericana de la Salud (OPS) han reiterado la urgencia de mejorar las conficiones sanitarias de los pueblos originarios.
El grupo étnico mazahua, cuenta con aproximadamente 132,710 hablantes que se concentran principalmente en la región noroccidental y centro-occidental del Estado de México (9,10), principalmente en trece municipios rurales de alta marginación, entre los que se encuentra Villa Victoria (11). En estas comunidades, el perfil epidemiológico se caracteriza por una alta carga de morbilidad y mortalidad atribuibles a enfermedades infecciosas prevenibles.
La oferta de servicios de salud dirigidos a los pueblos indígenas es insuficiente en términos de infraestructura y personal capacitado, lo que limita la calidad y oportunidad de la atención (12).
A los desafíos estructurales, se suman factores geográficos y socioculturales como la dispersión poblacional, los bajos niveles de escolaridad y altas tasas de fecundidad. Asimismo, la baja pertinencia cultural en la oferta de servicios de salud genera desconfianza hacia el sistema médico convencional.
Un problema crítico derivado de estos determinantes sociales históricos es la desnutrición infantil, influenciada directamente por el nivel de ingresos del hogar, la educación de los padres y el acceso limitado a servicios médicos (13). En México, los resultados de la Encuesta Nacional de Salud y Nutrición (ENSANUT) 2020-2024, permiten identificar diferencias importantes en la prevalencia de desnutrición en la población menor de cinco años. Al comparar los hogares indígenas frente a no indígenas, se observan variaciones en bajo peso (7.6% vs 3.7%), baja talla (28.2% vs 12.6%) y emaciación (2% vs 1.2%), respectivamente (14). Estas cifras, evidencian una profunda brecha de desigualdad que afecta a la salud de la niñez indígena perpetuando ciclos de vulnerabilidad social, lo que resalta la importancia de diseñar políticas públicas que garanticen el acceso efectivo al derecho de salud y nutrición.
Resulta fundamental diseñar estrategias integrales que incorporen la participación comunitaria. La literatura científica destaca el papel de la sociedad civil en México para fortalecer el tejido social y facilitar la atención en problemas sociales (15) incluida la salud y su relevancia dentro del enfoque de bienestar (16) Experiencias previas en salud reproductiva han demostrado que la cercanía comunitaria y la adecuación cultural mejoran el acceso en poblaciones vulnerables (17).
En este contexto, el Estado mexicano ha impulsado el Modelo de Atención a la Salud para el Bienestar (MAS-Bienestar) fundamentado constitucionalmente, con el fin de garantizar la extensión progresiva, cuantitativa y cualitativa de los servicios de salud para la atención integral y gratuita de las personas que no cuenten con seguridad social, que establece un esquema de cuidados integrales que articula los recursos, herramientas, las estrategias, procesos y procedimientos se deben realizar por parte de las instituciones públicas de salud para otorgar servicios de salud a toda la población del país, bajo los principios de gratuidad, cobertura universal, accesibilidad, oportunidad, continuidad, y calidad e incluye los servicios personales y los de la salud colectiva (18). Complementariamente la publicación en el Diario Oficial de la Federación estableció el sustento jurídico, consolidándolo como el marco institucional para avanzar hacia un sistema de salud equitativo, con énfasis en la participación comunitaria (19).
Tras la implementación de las pautas de dicho modelo el presente estudio tiene el objetivo de explorar las percepciones y necesidades en salud de madres y promotoras comunitarias en comunidades Mazahuas participantes en un programa de vigilancia nutricional a cargo de una Institución de asistencia privada. A fin de conocer cuál es la situación de la implementación del modelo de atención y vincular su relación con la nutrición de la población atendida.
Materiales y métodos
Se diseñó un estudio cualitativo exploratorio mediante grupos focales. El objetivo fue analizar las percepciones de las madres de niños y niñas con desnutrición y promotoras comunitarias vinculadas a un programa de vigilancia nutricional en colaboración con una Fundación de asistencia social en localidades del municipio de Villa Victoria, Estado de México.
Selección de participantes
Se empleó un muestreo no probabilístico por conveniencia utilizando la técnica de bola de nieve. La convocatoria fue abierta, gestionada inicialmente por personal del Instituto Nacional de Ciencias Médicas y Nutrición Salvador Zubirán (INCMNSZ), en coordinación con la Fundación, a las promotoras de 14 localidades, quienes convocaron a madres de niñas y niños, priorizando a aquellos niños menores de 5 años con diagnóstico de desnutrición moderada y grave de acuerdo con el indicador peso para la edad. La muestra final quedó integrada por 24 mujeres.
Procedimiento
La sesión de los grupos focales se llevó a cabo en agosto de 2024 con una duración de 120 minutos en la comunidad de Villa Victoria, Estado de México. El equipo de coordinación estuvo compuesto por dos moderadores (médico y nutrióloga con experiencia en investigación cualitativa), cuatro observadores y transcriptores. La actividad se estructuró en tres fases para favorecer la interacción y el análisis de los temas propuestos.
- Introducción y contextualización: Se realizó una plenaria inicial en la que se dio la bienvenida a las participantes, se presentó el equipo de trabajo y se expuso el propósito y dinámica de la sesión y se contextualizaron los elementos del nuevo MAS-BIENESTAR.
Discusión en grupos focales: Las participantes se dividieron aleatoriamente en dos subgrupos.
Utilizando una guía estructurada adhoc al objetivo de investigación a partir de cuatro preguntas detonadoras diseñadas para fomentar una discusión abierta en torno a la atención de salud sin sugerir ni manipular el rumbo de la conversación o respuestas esperadas, las preguntas fueron: 1 ¿Qué está pasando con la atención en salud?, 2 ¿Qué se espera al acudir a un servicio de salud?, 3 ¿Qué podemos hacer para mantener la salud y nutrición de la comunidad? 4. ¿A dónde queremos llegar o que queremos lograr al acceder a los servicios de atención en salud?
- Plenaria de cierre y sistematización: Al finalizar la discusión en grupos, se realizó una sesión conjunta con todas las participantes, en la que se sintetizaron los puntos clave discutidos en cada grupo. Este espacio permitió validar y complementar la información obtenida, así como generar consenso en torno a las necesidades y estrategias utilizadas.
Se tomaron medidas para minimizar interrupciones durante el desarrollo de la sesión y garantizar un ambiente propicio para la discusión. La información obtenida fue registrada por el personal designado a través de transcripciones, fotografías y notas de observación, para su posterior análisis.
Para garantizar el rigor del estudio, se consideraron los criterios de veracidad, consistencia de los hallazgos y neutralidad. La pureza de los datos se preservó a través del uso de transcripciones literales, la revisión y comparación repetida de las transcripciones realizadas por los cuatro observadores, y la elaboración de un documento analítico que permitió la triangulación de la información durante la fase interpretativa a partir de las perspectivas de los investigadores participantes, de acuerdo con las preguntas y el análisis categórico hacia las dimensiones definidas.
Análisis
Las trascripciones fueron revisadas de forma independiente por dos investigadores para incorporar anotaciones sobre el tono de voz y las emociones. El análisis se realizó con el software Atlas ti, complementando con matrices en Microsoft Excel y diagramas de flujo en Microsoft Visio para la representación gráfica del proceso de atención.
Tres de los miembros del equipo de investigación participaron en el análisis de datos revisando las transcripciones depuradas y el análisis desarrollado por los facilitadores y observadores del grupo.
Los conceptos con significados similares fueron agrupados para formar temas emergentes. Para facilitar la identificación de patrones, se registraron las frecuencias de palabras y frases recurrentes, contrastadas con las opiniones expresadas por las participantes en ambos grupos focales.
Se empleo un análisis temático emergente y categórico, sistematizando bajo el modelo de Penchansky y Thomas (20) el cual conceptualiza el acceso como el grado de ajuste entre las características de los servicios de salud y las necesidades o percepciones de los usuarios. Este modelo fue seleccionado a priori por su utilidad para estructurar el análisis de barreras y facilitadores en el acceso a servicios. Las cinco dimensiones fueron adaptadas al MAS-Bienestar. Definiendo las siguientes dimensiones analíticas: aceptabilidad, tiempo de espera, conveniencia, disponibilidad, distancia geográfica, factores económicos y factores culturales.
Consideraciones éticas
Todas las participantes eran mujeres mayores de 18 años y otorgaron su consentimiento informado por escrito tras recibir información clara y suficiente sobre los objetivos y procedimientos de la sesión, así como de su participación voluntaria y anónima. La sesión fue diseñada conforme a los principios éticos establecidos en la Declaración de Helsinki. A cada participante se le expresó un agradecimiento por su colaboración, y como cortesía se ofreció una comida ligera al finalizar la actividad, sin que ello condicionara su decisión de participar.
Los grupos focales se desarrollaron en el marco del protocolo de investigación con referencia 4946 aprobado por el comité de ética institucional, que se diseñó para llevar a cabo la vigilancia nutricional de población infantil. Todas las actividades realizadas se centraron en la garantía y el cumplimiento de los principios de respeto, beneficencia y justicia.
Resultados
Se trabajaron dos grupos focales (n=24) con una distribución aleatoria de 12 participantes en cada uno. Las características sociodemográficas de las participantes, todas madres de familia se describen en la Tabla 1. En las que resalta un amplio rango de edad (23 a 59 años), en donde predominaron actividades de cuidado y preparación de alimentos.
Tabla 1. Características sociodemográficas de las participantes, Villa Victoria, Estado de México, México, agosto 2024.
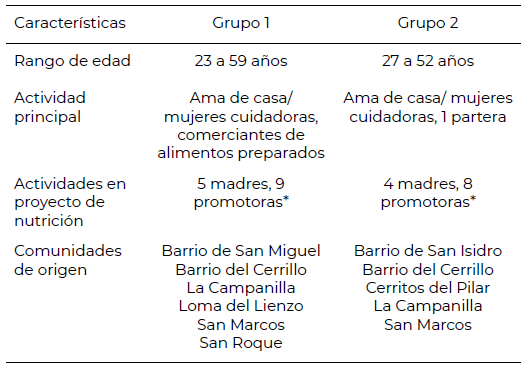
*Papel de promotoras comunitarias y madres de familia con menores registrados en proyecto de nutrición
Aproximadamente el 80% de las participantes (n=19) expresaron haber tenido una mala experiencia al momento de la atención del parto y recibir malos tratos por parte del personal de salud. En contraste, se identificó un reconocimiento al liderazgo de la partera como figura central en la vigilancia gestacional y neonatal en la comunidad.
A partir de las narrativas, se sistematizó el flujo de atención en salud mediante un diagrama (Figura 1), el cual visibiliza las barreras que condicionan el acceso efectivo a los servicios de salud. Este modelo evidencia la falta de atención oportuna, la escasez de insumos médicos y el gasto de bolsillo recurrente al pagar por servicios o adquirir medicamentos por cuenta propia, factores que convergen en la vulneración del derecho a la salud.
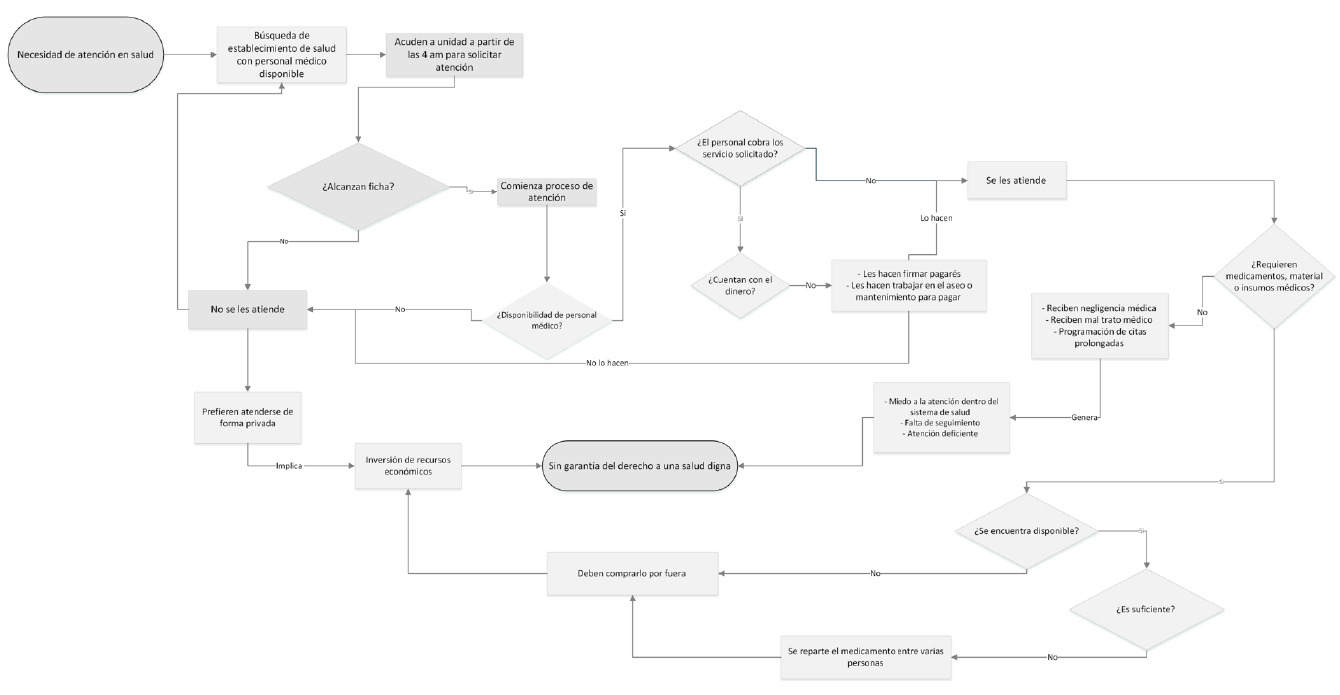
Figura 1. Diagrama de flujo de cómo se vive la atención dentro del sistema de salud para las participantes en Villa Victoria, Estado de México.
Fuente: Elaboración propia a partir de la narrativa de las mujeres participantes en el grupo focal. Agosto 2024, Villa Victoria, Estado de México
Para profundizar en el análisis, se compararon los principios del modelo MAS-Bienestar con las dimensiones del modelo de Penchansky y Thomas. Este ejercicio permitió contrastar las vivencias de las participantes para la identificación de las brechas existentes en el acceso a la atención médica en la comunidad en cinco categorías analíticas (Tabla 2), destacando la necesidad de mejorar la calidad de la atención, la disponibilidad de servicios y recursos y la sensibilidad del personal médico.
A continuación, se presentan algunos hallazgos para las categorías definidas que se concentran en la tabla 2.
Tabla 2. Comparación entre la planificación del MAS-Bienestar y la realidad de mujeres Mazahua participantes de acuerdo con el modelo de Penchansky y Thomas, Villa Victoria, Estado de México, México, agosto 2024.

Aceptabilidad
Las participantes expresaron una percepción desfavorable sobre el trato recibido por parte del personal médico. Se refirieron a actitudes como regaños y falta de empatía, lo cual genera temor a ser atendidas y desconfianza hacia los servicios, algunas expresiones que plasman dichos sentimientos son: “Ya va uno con miedo de que el médico te va a regañar” o “nos dicen ignorantes”. ejemplificando la brecha de la práctica actual con el enfoque humanista y de calidad que plantea el vigente MAS-Bienestar.
Organización y adecuación de servicios
Se documentaron largas demoras tanto para obtener consulta como durante la atención médica. Las mujeres mencionaron la necesidad de acudir desde la madrugada para alcanzar una ficha y que incluso en situaciones de urgencia y/o emergencia las esperas eran de varias horas. La inoportuna atención generó sentimientos y emociones de impotencia derivados de retrasos en la atención, destacando el caso de una persona que falleció por no recibir servicios de diálisis a tiempo.
Las principales barreras fueron los horarios restringidos en las unidades de salud. Muchas clínicas cierran temprano y limitan el número de consultas disponibles, lo cual obliga a las personas usuarias a organizar su día en función de la atención médica o a recurrir a servicios privados en caso de no obtener ficha.
Disponibilidad
Se reportó una constante carencia de personal médico especialista, suministros básicos, suplementos (como hierro y ácido fólico) y medicamentos. Incluso algunos centros permanecen cerrados o funcionan sin personal de salud, lo que obliga a las participantes a comprarlos por su cuenta, en su totalidad, las mujeres mencionaron haber adquirido insumos o medicamentos fuera del servicio público. Incluso se describieron situaciones de riesgo obstétrico por la ausencia de personal de salud y equipo adecuado durante el parto.
Accesibilidad geográfica
Dada la marginación de las comunidades, el desplazamiento hacia los servicios de salud se ve obstaculizado por la falta de transporte público y las largas distancias. Una vez ubicado el centro que corresponde para su atención, se presenta una capacidad limitada lo que conlleva la referencia a hospitales ubicados en municipios diferentes como Toluca o Valle de Bravo en donde a menudo tampoco recibían atención por falta de insumos o equipos perpetuando el ciclo de exclusión.
Asequibilidad. Dimensión económica
A pesar del principio de gratuidad del MAS-Bienestar, se identificó un gasto de bolsillo importante, al invertir de manera constante en consultas, medicamentos y estudios. Se mencionaron cobros por servicios básicos, entre ellos la evaluación nutricional (pesar y medir) y la aplicación de vacunas para los niños y niñas en centros de salud, lo cual constituye un obstáculo financiero, sobre todo en contextos de alta vulnerabilidad. En esta dimensión se identificó la necesidad de atención recurrente en servicios privados de atención y la compra de medicamentos, suplementos y otros insumos. Las mujeres indican que “Ir a la consulta privada, aunque sea el mismo médico del centro de salud cuesta de $700 a $1,000, pero te venden el medicamento”.
Como consecuencia de estas barreras económicas, se identifica una brecha en la prevención y tratamiento de condiciones de mala nutrición en la infancia. Donde la limitación financiera se manifiesta desde la dificultad de adquirir suplementos para prevenir (cómo el ácido fólico en mujeres embarazadas) o el tratamiento de anemia en niñas y niños ya que mencionan que: “el hierro también lo tenemos que comprar”. Además, se identificó también la adopción de estrategias de priorización que consisten en “esperar a que el niño esté más grave para llevarlo al privado”.
Esta postergación de la atención, influenciada por la solvencia económica, está articulada con otros dominios como la Disponibilidad y la Accesibilidad geográfica, obligando a las familias a invertir recursos ante cuadros críticos que afecten la salud. Esta condición genera un ciclo de preocupación constante y perpetúa los determinantes sociales que conducen al deterioro nutricional crónico en la población infantil de la comunidad.
Cultural
Bajo la categoría emergente de embarazo, parto y atención materno-infantil, se identificó una preferencia por recurrir a la figura de partera tradicional, quienes brindan orientación y acompañamiento desde una perspectiva más cercana, humanista y respetuosa, dentro de las sesiones las participantes refirieron: “La señora partera es la que va viendo a los niños en la panza y a quien le preguntamos” y “Son necesarias más parteras en la comunidad, la señora partera es la que nos orienta y enseña”. La ausencia de un enfoque intercultural efectivo y la persistencia de prácticas discriminatorias limitan el acceso de las mujeres indígenas, evidenciando que el diseño del sistema actual no integra este tipo de características sociales y culturales de la población.
Discusión
La evidencia histórica sobre la participación comunitaria en salud la reconoce como una herramienta clave para el fortalecimiento del sistema de salud, así como la integración con los elementos de vigilancia nutricional y nutrición de la infancia, para lograr efectos en la disminución de las brechas de inequidad. Los hallazgos de este estudio identifican como necesario redefinir dicha participación como un proceso continuo y adaptativo y no como una intervención única.
Al contrastar nuestros resultados con la literatura internacional, se observan paralelismos, ejemplo de ello es en comunidades indígenas de Estados Unidos, Shah et al. (21), en dónde se identificaron barreras de acceso, similares a las de este estudio, como la distancia geográfica, la desconfianza al personal y la complejidad burocrática. Al igual que en el contexto del estudio, las barreras tienen como efecto una baja participación en actividades preventivas y desconocimiento de servicios y programas de salud existentes, a diferencia de nuestro análisis, éste se centró en comprender las barreras percibidas por la comunidad Zuni en el acceso y adherencia a la atención médica de enfermedades crónicas como obesidad, diabetes y enfermedad renal. Los autores concluyeron en que el sistema de salud debe implementar intervenciones culturalmente sensibles para reducir las disparidades. Además, subrayan la importancia de involucrar a la comunidad en el diseño y ejecución de dichas intervenciones.
Al comparar nuestros hallazgos con lo reportado por Smedley (22), se identifica una distinción interesante, sobre las experiencias de pacientes pertenecientes a minorías raciales y étnicas en el sistema de salud de Estados Unidos. Mientras que en dicho contexto las minorías étnicas presentaron dificultades para identificar actos de discriminación, las participantes de nuestro estudio mencionaron de forma explícita haber recibido mal trato y estereotipos (como: “nos dicen ignorantes” “sobre el peso y la vestimenta”). Esta diferencia podría enmarcarse en una violencia normalizada pero identificable que amplía la brecha en términos de aceptabilidad, que, de forma similar, en ambos estudios se expresa como una profunda desconfianza a los proveedores de atención médica, con base en experiencias previas de atención.
La falta de empatía y el temor a represalias narrado por las participantes de los grupos focales, coincide con las necesidades de implementar soluciones basadas en la “voz del usuario”, como propone la investigación de Dutta et. Al (23), que examina a través de grupos focales la situación de inseguridad alimentaria en comunidades marginadas y resalta que las intervenciones en salud culturalmente sensibles en comunicación involucrando a las personas que enfrentan desafíos en su día a día.
La investigación de Bromage et al (24). ofrece un referente tras haber implementado una intervención educativa dirigida a residentes médicos, con el objetivo de mejorar su comprensión de las estructuras sociales, económicas y políticas que sustentan las disparidades en salud que enfrentan las comunidades marginadas. La estrategia incluyó componentes experienciales facilitados por profesores y líderes comunitarios, lo que promovió una reflexión crítica sobre el rol del personal de salud en la reducción de dichas disparidades y en la mejora de la atención al paciente. Este tipo de intervenciones formativas podría resultar particularmente útil en el contexto de implementación del MAS-Bienestar, fomentando el desarrollo de habilidades de sensibilización hacia las condiciones de vulnerabilidad social y la práctica de una escucha activa, y lograr una atención más humana, equitativa y culturalmente pertinente.
Finalmente, la transformación el sistema de salud bajo el modelo actual, requiere trascender la visión del paciente como usuario para posicionarlo como un agente clave en la estructuración del sistema para la toma de decisiones.
Dentro de los principios a considerar en este proceso, se incluyen el liderazgo y la movilización de recursos (25); que son esenciales para que las mejoras estructurales no sean iniciáticas aisladas de un periodo gubernamental, sino cambios institucionales con sostenibilidad a largo plazo (26).
Una de las principales fortalezas de este estudio radica en la disposición de las participantes, puesto que su integración en los grupos focales permitió explorar de manera profunda las percepciones, experiencias y significados construidos colectivamente en torno al acceso de los servicios de salud y la nutrición infantil. La metodología cualitativa permitió identificar patrones y barreras de acceso que operan como determinantes sociales que condicional el estado de salud y se reflejan en la nutrición de la infancia. Adicionalmente la articulación de vivencias con el marco conceptual de Penchansky y Thomas, ofrece una base para analizar la reciente implementación del MAS-Bienestar.
Como principal limitación, se reconoce que el diseño cualitativo exploratorio con un número determinado de participantes, los hallazgos no son generalizables a toda la población, aunque sí ofrecen una comprensión contextualizada que coinciden con otros estudios similares. Además, el alcance de esta investigación no permite establecer una causalidad clínica directa entre el acceso a servicios de salud y problemas de mala nutrición infantil.
Conclusiones
El análisis cualitativo desarrollado permite sistematizar las necesidades de salud insatisfechas de las madres y promotoras comunitarias, evidenciando las brechas que existen entre las metas del MAS-Bienestar y la realidad que viven las mujeres en la zona Mazahua. En los testimonios de las participantes se documenta que, incluso en los casos en que se logra acceder a la atención médica, esta no ha alcanza una cobertura efectiva de las necesidades de salud, es decir, no se cuenta con una cobertura efectiva; por el contrario, la precariedad de insumos las obliga a recurrir al sector privado generando un gasto de bolsillo. Contrario a los principios de gratuidad y universalidad.
La relatoría de las participantes no manifiesta cambios en los procesos de atención respecto a modelos anteriores de atención lo que evidencia, en parte, falta de interés para entender necesidades. Además, persiste un enfoque asistencialista y “resolutivo” que contrasta con la propuesta actual de un sistema de salud preventivo, de seguimiento continuo y con enfoque intercultural, que ofrezca soluciones integrales y sostenibles a los problemas de salud.
La apertura de espacios de diálogo con la comunidad no debe entenderse como un ejercicio para escuchar necesidades, sino como herramienta para la identificación de los determinantes estructurales que contribuyen al deterioro en salud y nutrición de la población mazahua.
Un hallazgo clave es el papel que desempeñan las promotoras comunitarias como agentes de cambio; su compromiso en el desarrollo de acciones de vigilancia nutricional y promoción de la salud, así como el interés en la salud comunitaria representa una oportunidad para impulsar modificaciones significativas hacia un modelo de atención más inclusivo, sensible y eficiente.
La transformación del sistema de salud bajo el enfoque del modelo MAS-Bienestar requiere una transición hacia políticas que integren las perspectivas, la situación y las necesidades de la población con el fin de superar algunas de las fallas estructurales existentes.
Agradecimientos
Agradecemos y reconocemos a la Fundación, así como, a las promotoras, por su apoyo en la gestión comunitaria y la logística necesaria para la realización del trabajo.
Reconocemos el apoyo de las y los pasantes de la Licenciatura en Nutrición que colaboraron en la transcripción y organización de los grupos focales. Esmeralda Brito Román, Viridiana Medrano Cruz, Jordi Peralta Pisano y Sebastián Silva Zamora.
Este estudio no hubiera sido posible sin la generosa participación de las mujeres Mazahuas de Villa Victoria, Estado de México, quienes compartieron sus experiencias, conocimientos y reflexiones con profunda disposición y compromiso. Su voz es el eje central de esta investigación.
Conflicto de intereses
No existen relaciones financieras, laborales o de otra índole que puedan constituirse como conflicto de interés respecto del presente trabajo. Es decir, no hemos recibido beneficios en dinero, bienes, hospitalidad o subsidios de fuente alguna que tenga un interés particular en los resultados de la investigación.
Referencias
- Organización Panamericana de la Salud, Organización Mundial de la Salud. Determinantes sociales de la salud. 2023. Determinantes sociales de la salud. https://www.paho.org/es/temas/determinantes-sociales-salud
- Organización Mundial de la Salud. Comisión sobre Determinantes Sociales de la Salud Informe de la Secretaría (A62/9). 62ª Asamblea Mundial de la Salud, punto 12.5 del orden del día provisional. 2009.
- Jiménez-Benítez D., Rodríguez-Martín A., Jiménez-Rodríguez R. Análisis de determinantes sociales de la desnutrición en Latinoamérica. Nutr Hosp 2010; 25 (Supl 3):18-25.
- Pedreño MH, Justicia JJG, Luque OG. Análisis de la desigualdad social y territorial en España y México. RES 2021;30(3): a60. https://doi.org/10.22325/fes/res.2021.60
- Moreno Gómez, M. D. M., Hernández Rincón, E. H., Ayala Escudero, A., & Correal Muñoz, C. A. Enseñanza y aprendizaje de los determinantes sociales en salud en la región de las Américas. Educ Med Super. 2021; 35(3): e2730. http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0864-21412021000300018&lng=es
- Bocarejo D., Araujo MC, Albertos C. Brechas y desafíos socioeconómicos de los pueblos indígenas de América Latina: retos para el desarrollo con identidad. Washington, D.C. Banco Interamericano de Desarrollo; 2021. https://doi.org/10.18235/0003663
- Instituto Nacional de Estadística y Geografía (INEGI). Estadísticas a propósito del día internacional de los pueblos indígenas [Internet]. México: INEGI; 2022.
- Lara Castañeda E. Población indígena en México. Características sociodemográficas 2020. 1a ed. México, Ciudad de México; 2024.
- Gobierno del estado de México, Secretaria de Bienestar, Consejo Estatal para el Desarrollo Integral de los Pueblos Indígenas. Pueblos indígenas: Estadísticas. Toluca: CEDIPIEM; 2024
- Instituto Nacional de Estadística y Geografía (INEGI). Sistema de consulta: México en cifras, Entidad: México INEGI; 2020.
- Gobierno del Estado de México, Consejo Estatal de Población. Población Indígena en el Estado de México. Pueblos indígenas del estado de México: Mazahua. Toluca: COESPO; 2021.
- Navarro R.C., Sánchez EYP., Maya, AP. Aproximación crítica a las políticas públicas en salud indígena, medicina tradicional e interculturalidad en México (1990-2016). Salud Colect. 2017; 13 (3): 443–455. https://doi.org/10.18294/sc.2017.1115
- Okutse AO, Athiany H. Socioeconomic disparities in child malnutrition: trends, determinants, and policy implications from the Kenya demographic and health survey (2014-2022). BMC Public Health. 2025;25(1):295. https://doi.org/10.1186/s12889-024-21037-z
- Cuevas-Nasu L, Muñoz-Espinosa A, Jiménez-Aguilar A, Gómez-Acosta LM, García-Feregrino R, Ávila-Arcos MA, Méndez-Gómez-Humarán I, Rivera-Dommarco JA. Desnutrición y sobrepeso en menores de cinco años en localidades urbanas y rurales de México. Salud Publica Mex. 2025; 67 (7): 598-608 https://doi.org/10.21149/17050
- Cadena Roa, J. (Coord.). (2015). Las organizaciones civiles mexicanas hoy. Centro de Investigaciones Interdisciplinarias en Ciencias y Humanidades, UNAM. https://doi.org/10.22201/ceiich.9786070262777e.2015
- Olvera AJ. La sociedad civil en México. Una breve historia conceptual. Desacatos 2022; (69): 12-27. https://desacatos.ciesas.edu.mx/index.php/Desacatos/article/view/2519
- Elu, M. del C. El papel de la sociedad civil organizada en los programas de salud reproductiva. Gac Med Mex 2000; 136 (Extra 3): S-83-S-86 https://www.anmm.org.mx/bgmm/1864_2007/2000-136-SUP3-83-86.pdf
- Secretaría de Salud. Modelo de atención MAS-Bienestar [Internet]. México: Gobierno de México; 2022.
- Gobierno de México. Acuerdo por el que se emite el Modelo de Atención a la Salud para el Bienestar [Internet]. Diario Oficial de la Federación: 25 de octubre de 2022.
- Penchansky R., Thomas J W. The concept of access: definition and relationship to consumer satisfaction. Med Care. 1981; 19(2), 127–140. https://doi.org/10.1097/00005650-198102000-00001
- Shah VO, Ghahate DM, Bobelu J, Sandy P, Newman S, Helitzer DL, Faber T, Zager P. Identifying barriers to healthcare to reduce health disparity in Zuni Indians using focus group conducted by community health workers. Clin Transl Sci. 2014; 7(1):6-11. https://doi.org/10.1111/cts.12127
- Institute of Medicine (US) Committee on Understanding and Eliminating Racial and Ethnic Disparities in Health Care Unequal Treatment: Confronting Racial and Ethnic Disparities in Health Care. Smedley BD, Stith AY, Nelson AR, editors. Washington (DC): National Academies Press (US). 2003. https://doi.org/10.17226/12875
- (1):159–180. https://doi.org/10.1111/jcom.12009
- Bromage B, Encandela JA, Cranford M, Diaz E, Williamson B, Spell VT, Rohrbaugh RM. Understanding Health Disparities Through the Eyes of Community Members: a Structural Competency Education Intervention. Acad Psychiatry. 2019; 43(2), 244–247. https://doi.org/10.1007/s40596-018-0937-z
- Rifkin S. B. Examining the links between community participation and health outcomes: a review of the literature. Health policy plan 2014; 29 (Suppl 2): ii98–106. https://doi.org/10.1093/heapol/czu076
- Báscolo, E., Houghton, N., & Del Riego, A. Lógicas de transformación de los sistemas de salud en América Latina y resultados en acceso y cobertura de salud. Rev Panam Salud Pública. 2018; 42: e126. https://doi.org/10.26633/RPSP.2018.126